Pesquisar este blog
sábado, 28 de fevereiro de 2015
Tremor essencial
O tremor essencial (Essential Tremor - ET) é um distúrbio do movimento que geralmente afeta as mãos, mas que também pode afetar a cabeça, a voz e as pernas.
O tremor essencial não é uma doença ameaçadora à vida, mas pode ser um problema que altera a vida. As pessoas com tremor essencial frequentemente perdem a capacidade de executar tarefas simples como dirigir ou ir trabalhar. Enfrentar os sentimentos de isolamento resultantes pode ser difícil.
Entre os mais de 20 diferentes tipos de tremor, o tremor essencial é o mais comum.
Uma em cada 20 pessoas com mais de 40 anos de idade e uma entre cinco pessoas com mais de 65 anos de idade podem ter tremor essencial.
Embora a idade média para o início do tremor essencial seja 40 anos, ele pode aparecer primeiramente em qualquer idade entre a infância e a velhice.
O tremor essencial é caracterizado por uma agitação rítmica que ocorre durante o movimento voluntário ou ao se manter uma posição contra a gravidade. O tremor essencial é frequentemente mal diagnosticado como doença de Parkinson.
Os dois tipos de tremor incluem:
Tremor de ação – um movimento voluntário como o erguer de uma xícara à boca
Tremor postural – uma parada voluntária em posição contra a gravidade, como alcançar ou estender as mãos ou braços
A maioria das pessoas com tremor essencial experimenta ambos os tipos de tremor, postural e de ação.
Ele resulta de uma comunicação anormal entre certas regiões do cérebro, incluindo o cerebelo, o tálamo e o tronco cerebral.
A causa do tremor essencial é desconhecida, mas existem evidências que para algumas pessoas esse transtorno é genético. Entretanto, pessoas sem nenhum histórico familiar de tremor também podem desenvolver o tremor essencial.
sexta-feira, 27 de fevereiro de 2015
Halitose: noções.
As causas da halitose conhecidas são mais de 60 e as causas bucais correspondem a mais de 90% dos casos.
Dentre as causas mais importantes e comuns originadas na cavidade bucal, temos a saburra lingual e as doenças da gengiva (gengivite e periodontite).
Nas causas do mau hálito originado nas vias aéreas superiores, os principais responsáveis são os cáseos amigdalianos, e de origem sistêmica ou metabólica, temos o jejum prolongado, a ingestão de alimentos odoríferos (capazes de alterar o hálito), o diabetes não compensado, a hipoglicemia e as alterações hepáticas, renais e intestinais como causas principais, mas que como vimos acima, correspondem somente a uma porcentagem muito pequena dos casos.
O MAU HÁLITO NÃO VEM DO ESTÔMAGO, sendo que este é frequentemente responsabilizado pela alteração no odor do hálito, exceto em raros casos de Diverticulose esofágica (especialmente o divertículo de Zencker - que é uma causa originada na transição entre o esôfago e a faringe) ou ainda devido a arrotos ou refluxo gastro-esofágico, porém nestes casos a alteração do hálito é momentânea e passageira e seu odor não é o característico cheiro de enxofre presente na halitose crônica e sim um odor caracteristicamente ácido. Em mais de 4.000 tratamentos de halitose realizados, nunca encontrei um único caso com causas originadas no estômago.
A crença de o estômago provocar o mau hálito talvez seja o maior mito na área de saúde da atualidade, que graças aos esforços da Associação Brasileira da Halitose (ABHA - Pesquisa: o Mau hálito e o profissional da área de saúde) e de seus associados, vem sendo desmistificada.
A saburra lingual, as doenças da gengiva (gengivite e periodontite) e os cáseos amigdalianos estão presentes em quase 100 % dos casos de alterações do hálito de origem bucal, pois embora estes últimos sejam uma causa de halitose de origem nas vias aéreas superiores, a alteração no odor do hálito se manifesta através do ar expirado pela boca, pois as amígdalas se localizam à porta da cavidade bucal, na orofaringe.
As doenças da gengiva bem como várias outras causas de alteração do hálito de origem bucal (dentes semi-inclusos, excessos de tecido gengival, feridas cirúrgicas, cáries abertas e extensas, próteses mal adaptadas, abscessos, estomatites, miíase, cistos dentígeros e câncer bucal) podem ser facilmente identificadas e tratadas (ou encaminhadas para tratamento) por um Cirurgião Dentista experiente.
Saburra Lingual
A saburra lingual, é uma placa bacteriana esbranquiçada ou amarelada localizada no dorso posterior (fundo) da língua, que se forma basicamente quando estamos frente a uma diminuição da produção de saliva ou de uma descamação epitelial (minúsculos pedacinhos de pele que se desprendem dos lábios e bochechas) acima dos limites normais (ou fisiológicos) ou ainda, em ambas as situações.
Os cáseos amigdalianos são como "massinhas" que se formam em pequenas cavidades existentes nas amígdalas (criptas amigdalianas). A composição do cáseos amigdalianos é similar à da saburra lingual, e são formados pelo mesmo mecanismo, ou seja, descamação epitelial e/ou redução do fluxo salivar. Ele pode ser expelido durante a fala, tosse ou espirros. Ele é uma massa viscosa e seu nome deriva do latim “caseum”, que significa queijo, assemelhando-se assim a uma pequena “bolinha de queijo” com um odor extremamente desagradável.
Existem várias causas para o aumento da descamação de células, entre elas está o ressecamento provocado pela respiração bucal ou ronco (www.ronco.net.br), ingestão freqüente de bebidas alcoólicas ou ainda, do uso de enxaguatório com álcool, uso de aparelho ortodôntico e hábito de mordiscamento dos lábios e bochechas ou dedos, entre outras causas.
A diminuição da saliva ocorre principalmente pelo estresse excessivo e pelo uso de medicações que diminuem a produção de saliva como efeito colateral. Essa diminuição da quantidade de saliva favorece a formação da saburra lingual e dos cáseos amigdalianos.
Como ocorre a formação dos odores na saburra lingual e nos cáseos amigdalianos:
Os cáseos e saburra são formados por restos protéicos, alimentares e salivares, células que se descamam da mucosa bucal e bactérias. Estas bactérias se alimentam das proteínas presentes nestes restos protéicos e células descamadas, sendo estas últimas, microscópicos pedacinhos de “carne crua”. Nesse processo de degradação destas células e dos restos protéicos ocorre a liberação de enxofre, em forma de compostos sulfurados voláteis - CSVs – principais gases responsáveis pelo mau hálito, que causam a alteração no odor do hálito.
fonte: Dr. Maurício Duarte da Conceição
Cortisol
É importante salientar que o cortisol não é inteiramente um mal como algumas pessoas tendem a pensar.
Tem funções primordiais em nosso organismo, tais como: modulador do metabolismo de carboidratos, proteínas e gorduras; efeito antiinflamatório - através da inibição da síntese dos mediadores da resposta inflamatória - e ainda, a ausência do cortisol pode acarretar a diminuição da contratilidade e do desempenho dos músculos esquelético e cardíaco.
Por outro lado, níveis excessivos de cortisol, a longo prazo, produzem redução da massa muscular através da inibição da síntese protéica e estímulo da proteólise, perda de massa óssea, inibição dos níveis de hormônio do crescimento (GH), resistência à insulina, supressão da conversão do inativo hormônio da tireóide T4 no ativo T3 e redução da temperatura corporal
Cortisol, também conhecido como hidrocortisona, é um hormônio do córtex adrenal, é o glicocorticóide principal. A preparação sintético é utilizado para a sua anti-inflamatório ações.
Glicocorticóides, na verdade, são essenciais para a vida.
Eles nos permitem a adaptaçaõ às mudanças externas e ao estresse.
Eles também ajudam a manter os níveis de glicose bastante coerente, mesmo quando vamos por longos períodos sem a ingestão de alimentos.
O cortisol é o corticóide principais.
Ele é responsável por cerca de 95% de toda a atividade glicocorticóide no organismo.
O cortisol é conhecido por:
• estimular a gliconeogênese (criação de glicose) para garantir um fornecimento de combustível adequado;
• aumentar a mobilização de ácidos graxos livres, tornando-os uma fonte de energia mais disponível;
• diminuir a utilização de glicose, poupando-o para o cérebro;
• estimular o catabolismo protéico para liberar aminoácidos para uso na produção de reparação, a síntese de enzimas e energia;
• agir como um agente anti-inflamatório;
• deprimem reações imunes e
• aumentar a vasoconstrição causada pela epinefrina.
Muitas preocupações na vida, um trabalho estressante, e assumir riscos podem elevar cortisol e mantê-lo.
O cortisol é um hormônio chamado (quebra) catabólico, o oposto de um hormônio anabólico.
Uma das melhores maneiras de controlar os níveis de cortisol é manter bem hidratado.
Existe alguma ciência recentes mostrando que a desidratação causa os níveis de cortisol a aumentar.
> Consumir bastante carboidratos e proteínas de boa qualidade para desviar os efeitos potencialmente nocivos do cortisol elevados.
> Existem também alguns suplementos disponíveis em lojas de alimentos saudáveis que tenham sido sugestão para reduzir a produção
de cortisol.
Eles são acetil-L-carnitina e fosfatidilserina.
Eles são suplementos caros, mas se o custo não é uma preocupação, então eles podem ser algo a experimentar.
quinta-feira, 26 de fevereiro de 2015
Hormônio do Crescimento 2
Segunda Parte:
A obesidade diminui a secreção pulsátil do GH e pode também causar aceleração na desagregação do GH pelo corpo.
Por outro lado, o sustento de exercício intenso aumenta a quantidade e números de impulsos do GH a ser secretado.
Ênfase na palavra intenso, exercícios comuns não são o suficiente para obter este efeito.
O jejum aumenta a freqüência pulsátil e a quantidade de GH secretado.
A alimentação acaba com a secreção do GH através da estimulação da insulina, que se opõe o GH.
Ao longo prazo, uma dieta pobre pode interferir tremendamente com a liberação adequada do GH e a formação do IGF-1.
A dieta correta irá contribuir para superação do excesso da insulina, a fim de promover a secreção do hormônio do crescimento.
A testosterona, estrogênio e outros hormônios realça a secreção do GH.
O efeito sinérgico da substituição de uma variedade de hormônios deficientes não pode ser sobre declarado.
Resultados nesta área são reforçados com a utilização das fórmulas adequadas desses hormônios que são reconhecidos pelo corpo.
Os aminoácidos L-arginina e ornitina podem causar a liberação do GH, se for tomado em grande quantidade.
Certas drogas também podem causar a liberação do GH, incluindo L-dopa e clonidina.
Nos capítulos três e quatro você irá adquirir mais informações sobre a complexidade e função dos secretagogos do GH.
O fígado sintetiza os fatores de crescimento semelhante da insulina (IGF-1 e 2) como parte de um feedback que regula o GH.
A relação entre o GH e o IGF-1 é extremamente complexa.
Proteínas vinculadas e os receptores do GH estão envolvidos na explicação de como o GH afeta o corpo.
O Africano pigmeus é um exemplo vivo da importância dos receptores GH.
Um pensaria que ao dar GH à um pigmeus irá fazê-los crescer, mas isso não seria o caso.
pigmeus têm bastante GH, mas eles faltam os sítio dos receptores nas suas células.
Depois, você vai aprender como otimizar a formação do IGF e sensibilizar os sítios dos receptores GH e IGF-1 a fim de otimizar a resposta terapêutica do GH.
Deficiência do hormônio do crescimento
Crianças
Em crianças, os efeitos da deficiência do GH são facilmente identificáveis. As crianças que estão em falta do GH, têm baixa estatura, mãos, pés e crânio pequenos. Os dentes aparecem mais tarde do que o normal, a pele é bastante pálida deixando as veias mais visíveis. As unhas não crescem e a voz da criança fica aguda. Até as crianças pequenas ficam com a gordura localizada na área abdominal que é uma característica na deficiência do hormônio do crescimento em adultos. Além disso, seus ossos são porosos e sua massa tecidual é reduzida.
Pele
Em adultos com deficiência do hormônio do crescimento, a pele é fina e deficiente de colágeno. Rugas conhecidas como pé-de-galinha podem estar presente na deficiência do GH. Pessoas que teve a glândula pituitária removida têm relatado rugas pé-de-galinha. Enquanto que a ligação ainda não foi completamente provada, estudos têm mostrado que o tratamento com GH aumenta o soro pro - colágeno tipo III, um alicerce importante para a pele e o tecido conjuntivo. A diminuição na espessura da pele, conseqüente as rugas, são sinais de envelhecimento. O aumento na espessura da pele e uma pele mais suave são provas do tratamento com hormônio do crescimento.
Desidratação
A deficiência do GH também causa desidratação e diminuição na transpiração. Pessoas com deficiência do GH não toleram ambiente frio e têm dificuldade em se refrescar durante o exercício, em resumo, estas pessoas não conseguem regular sua temperatura corporal. A falta de hidratação muitas vezes fica evidente quando as estas pessoas vão tirar sangue, é quase impossível achar sua veia. Não é surpreendente que a desidratação relacionada com o hormônio do crescimento é associado com problemas nos rins. Adultos com a deficiência do GH têm filtração reduzida nos rins e o plasma renal reduzido. A desidratação relacionada com a idade, ou o "murchar" dos ossos e pele são grandemente causados pela deficiência do hormônio do crescimento.
Coração e exercício
A diminuição no volume sanguíneo devido a desidratação pode contribuir aos problemas cardíacos presenciados por adultos que são deficiente do hormônio do crescimento, mas existem outras formas no qual a deficiência do GH inibe a função cardíaca adequada. A atrofia dos músculos cardíacos é um fator importante. Estudos sugerem que o GH provoca um efeito anabólico nos músculos cardíacos. Isto não é surpreendente, dado seu efeito na massa muscular. Pessoas com deficiência do GH também têm um desempenho ativo bem reduzido. A sua captação de oxigênio é somente 70-80% do normal. Isto foi relatado que irá ser invertido dentro de três anos de terapia com injeção do GH.
Metabolismo
O metabolismo da glicose, proteína e da gordura é anormal na deficiência do GH em adultos. O metabolismo do açúcar acompanhado da resistência da insulina é um problema particularmente em adultos obesos com deficiência do GH. A terapia com GH tem um efeito na regulação da insulina e frequentemente tem resultados na normalização da glicose no sangue.
O metabolismo protéico adequando exige regulamento da insulina entre outros mecanismos que são grandemente melhorados com a terapia com hormônio do crescimento. Os benefícios do GH nesta área são evidentes com aumento da massa muscular devido a melhora na captação da proteína muscular.
Gorduras
Os lipídios são um grande problema para os adultos com deficiência do GH. O nível do colesterol total, colesterol LDL e da apolipoproteína-B são elevados. O colesterol bom, HDL, tem sido relatado anormal em alguns casos. A deficiência do GH pode causar o espessamento e endurecimento das artérias, e o aumento na formação de plaquetas. Estas mudanças físicas, juntamente com as alterações do perfil lipídeo no sangue, contribuem ao risco de doenças cardíacas nos adultos deficientes do GH. A aumento da gordura corporal, particularmente na área abdominal, também é comum naqueles com deficiência do GH.
Psicológico
Estudos feitos a longo prazo mostram que a deficiência do GH é consistentemente associada com extrema imparidade psicológica do bem estar da pessoa. Os pacientes nestes estudos tipicamente exibem sintomas semelhantes, incluindo falta de energia, otimismo e animo para a vida. Eles são frequentemente solitários, não possuem amizades, intimidade e nem satisfação profissional. Estas pessoas relatam dificuldade com a memória, concentração e motivação. Elas também são freqüentemente consideradas depressivas. Infelizmente muitas dessas pessoas, incluindo os idosos, são frequentemente tratados incorretamente com drogas antidepressivas.
Todos os sintomas causados pela deficiência do GH que foram descritas até agora, foram primeiramente encontrados na sua associação consistente dos baixos níveis do GH. Estas correlações foram então fundamentadas pela inversão destes sintomas com o uso da terapia com GH. No capítulo 2, vamos entrar em mais detalhes nos estudos que apóiam estas e outras áreas terapêuticas que a terapia com hormônio do crescimento podem oferecer.
quarta-feira, 25 de fevereiro de 2015
Hormônio do Crescimento 1
Primeira parte
O hormônio do crescimento humano é um dos vários hormônios endócrinos, como estrogênio, progesterona, testosterona, melatonina e DHEA que diminui com a idade.
Enquanto muitos destes hormônios podem ser substituídos para deter algum efeito no envelhecimento, o hGH atinge muito além do alcance de qualquer um desses hormônios, não só para prevenir o envelhecimento biológico mas também para inverter significativamente uma ampla gama dos sinais e sintomas associados com envelhecimento.
O hGH, também conhecido como somatotropina, é o hormônio mais abundante secretado pela glândula pituitária.
É produzido quando ocorre uma aceleração no crescimento, sendo seu pico durante a adolescência.
A secreção diária do hormônio do crescimento diminui com a idade, na medida em que uma pessoa de 60 anos pode secretar 25% do hGH da quantidade total secretada por um jovem de 20 anos.
O hormônio do crescimento é primeiramente liberado em pulsos presentes durante as primeiras fases do sono, depois é rapidamente convertido no fígado para ocorrer o crescimento do potente metabolitoIGF-1, semelhante à insulina, e conhecido como somatomedina C.
O IGF-1 deduz a maioria dos efeitos relacionados com o hormônio do crescimento e é calculado no sangue para determinar a quantidade de hormônio do crescimento secretado.
IGF-1 promove a transferência da glicose através das membranas celulares agindo como uma fonte de combustível às células, sendo um efeito semelhante ao da insulina.
Por isso usam o termo IGF-1 ou o fator de crescimento semelhante o da insulina.
A maioria dos efeitos benéficos do hGH que vamos investigar são associados diretamente com o IGF-1.
O declínio do hormônio do crescimento com a idade é as vezes referido as somatopausa e é diretamente associado com vários sintomas de envelhecimento, incluindo rugas, pêlos grisalhos, diminuição de energia e do desempenho sexual, aumento da gordura corporal, doenças cardiovasculares, osteoporose e entre outros.
Muitos destes sintomas são também ligados aos adultos jovens que tem deficiência do hormônio do crescimento, de certo modo, a idade biológica desses adultos ultrapassou a idade cronológica.
O bom é que evidência clínica mostra que pela substituição do hormônio de crescimento, podemos inverter drasticamente estes sintomas para restaurar a coloração dos pêlos, recuperar tecidos ósseos, aumentar a energia e reduzir significativamente a gordura corporal.
Declínio no hormônio do crescimento com a idade
Até recentemente, a terapia com hormônio do crescimento é disponível somente na forma de injeções que são exageradamente caras e difíceis de usar.
Hoje em dia, existem substâncias naturais documentadas para estimular o hormônio do crescimento de uma forma que pode exceder a eficácia das injeções ou complementar a terapia com injeções.
De acordo com os pesquisadores, estes "secretagogos" podem exercer a capacidade de imitar os padrões da secreção do hormônio do crescimento do que quaisquer outras terapias disponíveis anteriormente.
A glândula pituitária fabrica o hormônio do crescimento encontrado na base do cérebro, o GH é um de vários hormônios secretados pela esta glândula.
A produção de GH é controlada pela suas células de fabricação chamadas de somatotrofinas, enquanto sua liberação é controlada pelas mensagens químicas do hipotálamo.
Estas distinções importantes entre o GH e outros hormônios presentes fazem parte das opções dos métodos de tratamento, os quais vamos esclarecer nos próximos capítulos.
Estudos explicam os padrões de liberação do hormônio do crescimento humano pela calculação do GH a cada 5 minutos por um dia inteiro. Ele é liberado em quatro rompantes grandes, ou impulsos.
Em homens e mulheres jovens há mais impulsos freqüentes do GH, representando 50% mais secreção por dia.
Na maioria dos dias, a secreção do GH ocorre mais durante a noite nas ondas lentas do sono, e o restante é liberado em pequenos impulsos durante o dia que são determinados mais pelos padrões de exercício e da dieta.
O GH pode ser liberado 12 vezes num período de 24 horas, mas depois dos 50 anos de idade a quantidade e a intensidade dos impulsos vão diminuindo.
O GH diminui aproximadamente 14% a cada década da velhice até chegar no ponto em que uma pessoa idosa não libera hormônio do crescimento detectável.
O GH tem vários efeitos no corpo, e sua função é as vezes mais visível quando o hormônio não esta mais presente no corpo.
terça-feira, 24 de fevereiro de 2015
Desvantagens da barriga grande
Ter barriga avantajada por volta dos 40 anos pode quase triplicar o risco de desenvolver mal de Alzheimer e outros tipos de demência aos 70 anos, de acordo com um estudo realizado nos Estados Unidos.
Os pesquisadores monitoraram, ao longo de uma média de 36 anos, 6.583 pessoas com idades entre 40 e 45 anos, do norte do Estado da Califórnia, e registraram suas medidas do abdômen.
Ao chegar aos 70 anos, quase 16% dos participantes receberam um diagnóstico de demência.
O estudo constatou que quem tinha um abdômen mais avantajado tinha uma probabilidade quase três vezes maior de desenvolver doenças deste tipo do que os que tinham pouca gordura abdominal.
Ter uma barriga grande aumentou o risco de demência mesmo em casos em que os participantes tinham um peso geral normal.
Pessoas com o peso um pouco acima do considerado normal e com uma barriga avantajada tinham uma probabilidade 2,3 vezes maior de desenvolver demência em relação a pessoas com o peso normal e medida abdominal normal.
Pessoas obesas e barrigudas tinham uma probabilidade 3,6 maior de desenvolver demência em comparação às com peso e barriga considerados de dimensões normais.
Segundo a Organização Mundial da Saúde (OMS), são consideradas acima do peso as pessoas com índice de massa corporal (IMC, uma relação entre o peso e a altura) acima de 25, enquanto aqueles com um índice superior a 30 são consideradas obesas.
segunda-feira, 23 de fevereiro de 2015
Sistema Endócrino
As glândulas endócrinas, também chamadas de glândulas de secreção interna produzem hormônios, que são distribuídos por todo o organismo através da corrente sanguínea.
Os hormônios têm a responsabilidade de controlar a ordem e a harmonia do organismo.
Eles regulam a química corporal, o preparo do corpo para a atividade física e sua reação à fome, estresse, infecção e enfermidades.
Funções do Sistema Hormonal
A função central do Sistema Hormonal é regular e controlar o emprego dos alimentos, inclusive a digestão de alimentos sólidos, a ingestão e uso de Oxigênio, o metabolismo e o equilíbrio dos carboidratos, gorduras, proteínas, sais minerais e água.
Estas funções resultam no desenvolvimento do corpo, manutenção da vitalidade e capacidade de reprodução e manutenção da espécie.
Os sistemas de comunicação hormonais ampliam os sistemas de comunicação nervosos dentro do organismo.
Os Hormônios
Os hormônios são moléculas químicas (peptídeos, proteínas ou esteróides) produzidas em uma parte do corpo que então viajam para fazer efeito em outra parte.
Deste modo uma célula pode afetar outras células distantes. O sistema endócrino é um sistema refinado de verificações e equilíbrios em forma de circuitos realimentados que facilitam o funcionamento normal de todos os sistemas do organismo.
Os hormônios podem ser produzidos e ter uma ação local, ou podem ser produzidos em uma glândula endócrina e ter efeito em um local distante.
As Glândulas
As glândulas são unidades funcionais formadas de células que segregam hormônios, localizadas em várias regiões do corpo e que compõem o sistema endócrino.
Cada glândula tem funções específicas que ajudam a manter o organismo interno em condições normais e a promover a sobrevivência do organismo.
sábado, 21 de fevereiro de 2015
Cogitações sobre o cérebro
O Romano Marco Túlio Cícero disse por volta de 65 antes de Cristo... "O exercício fisico que sustenta o espírito e mantém o vigor da mente"
O que ingerimos apresenta impacto real nas funções cerebrais. Isso significa dizer que os nutrientes têm, sim, o poder de aumentar nossa inteligência,memória, coordenação e até de nos proteger de doenças caracterizadaspor desequilíbrios bioquímicos, como a depressão.
Não há dúvida de que os alimentos são como um composto farmacêutico, um remédio, que atua sobre o cérebro.
Podem elevar nosso potencial de raciocínio eaprimorar muitas outras funções.
Em 1 quilo e 200 gramas de cérebro, o peso médio da massa encefálica de um adulto, 100 bilhões de células nervosas estão em atividade.
Cada uma se liga a milhares de outras em mais de 100 trilhões de conexões.
Dos 30 anos em diante, o cérebro perde algo em torno de 10 Mil neurônios por dia.
Isso mesmo – 300 Mil por mês, 3,6 milhões por ano.
Mas os estudos mais recentes, feitos a partir de exames de ultimíssima geração, capazes de flagrar o cérebro em pleno funcionamento, trazem notícias alentadoras. Conforme a idade avança, ocorrem, sim, perdas de células cerebrais.
Elas implicam, contudo, danos menos severos do que se imaginava.
A morte de neurônios não explica os apagões de memória, a queda na acuidade visual e auditiva, a lentidão na tomada de decisões ou o
comprometimento das funções motoras.
Hoje, os neurocientistas têm por certo que essas perdas funcionais estão diretamente relacionadas às ligações entre os neurônios.
À velocidade e eficiência com que as informações trafegam de uma célula nervosa para outra. Os neurônios comunicam-se entre si por intermédio de ramificações chamadas dendritos.
Essas ramificações se estabelecem no dia-a-dia.
Se as vivências são ricas e intensas, os dendritos tendem a ser mais longos e abundantes. Conseqüentemente, mais fortes serão as conexões entre as células nervosas.
Com o avançar da idade, alguns dendritos se encurtam, outros morrem.
É inevitável. Se essa fatalidade reverterá em diminuição ou perda da capacidade cognitiva, depende da quantidade e qualidade das conexões estabelecidas durante a infância e a juventude.
Recentemente, jogou-se uma pá de cal sobre um dos mais antigos dogmas da neurociência.
O de que os neurônios seriam as únicas células humanas incapazes de se multiplicar.
As últimas pesquisas mostram que o cérebro produz neurônios durante toda a vida – até na velhice.
Contudo, a eficiência com que eles se conectarão uns aos outros depende também do tanto que o cérebro foi estimulado em anos anteriores.
A base estabelecida até a juventude é quase tudo, mas não é tudo.
Boas conexões neuronais podem ser feitas em qualquer época da vida.
Evidentemente, depois da maturidade o esforço é maior, como sabe qualquer quarentão que esteja aprendendo uma nova língua.
O importante é manter a atividade intelectual.
Inclusive para preservar o que foi conquistado lá atrás.
O cérebro estimulado com leitura, resolução de problemas matemáticos ou em tarefas prosaicas, como fazer palavras cruzadas, escrever de próprio punho, podem evitar que uma pessoa sofra de problemas típicos do envelhecimento.
Uma pesquisa realizada no "Hospital Francês de Buenos Aires", no fim da década de 80, mostra a importância da atividade intelectual para a saúde do cérebro.
Ao analisarem dois grupos de pacientes com mais de 65 anos, os médicos verificaram que a incidência do mal de Alzheimer, doença degenerativa do sistema nervoso, era cinco vezes maior entre aqueles que não tinham diploma universitário.
quinta-feira, 19 de fevereiro de 2015
Ácido Gama Linolênico
São fontes de ácido gama-linolênico (GLA): óleos de Boragem, Prímula , Gergelim e Spirulina havaiana.
O GLA, ou Ácido Gama Linoleico (GLA), faz parte da família dos ácidos graxos ômega 6.
GLA tem demonstrado resultados interessantes no tratamento de artrites, doenças cardiovasculares e obesidade.
Promove a sensação de saciedade, reduzindo o apetite...
Embora os derivados do ômega 6 sejam em sua maioria de caráter inflamatório, a exceção fica para o GLA.
A presença do óleo de gergelim aumenta a produção do Ácido Di-Homo Gama Linoléico (DGLA) e também impede a conversão do GLA em mediadores pró-inflamatórios, como ácido araquidônico.
Nos humanos ocorre a conversão do ácido linoleico – presente em óleos vegetais – em GLA através da ação de uma enzima específica.
Caso essa enzima esteja deficiente ou com dificuldades de atuação devido a fatores como idade, consumo de álcool, cafeína e gordura trans, baixo consumo de vitamina C, E B6 e B3, zinco e magnésio e excesso de insulina, não ocorrerá a conversão do GLA em sua forma biologicamente ativa, o Ácido Di-Homo Gama Linoléico (DGLA).
O DGLA é convertido em uma substância chamada prostaglandina E1, que promove diversas ações benéficas, por exemplo, ação anti-inflamatória, preventiva do câncer, relaxamento e dilatação de vasos sanguíneos e ainda capacidade de diminuir os níveis de lipídeos plasmáticos.
Os ácidos graxos poli insaturados possuem vários efeitos contra as células malignas e o seu emprego em seres humanos no combate ao câncer não está distante.
Os ácidos graxos poli-insaturados inibem parcialmente as superoxidos dismutases e provocam aumento da geração do radical superoxido ( O2*) e de peroxido de hidrogênio ( H2O2) nas células tumorais provocando a sua morte.
Os radicais livres e os peróxidos lipídicos suprimem a expressão do Bcl-2, ativam as caspases e encurtam os telomeros e assim induzem a apoptose das células malignas. Em adição os ácidos graxos poli insaturados, especialmente o ácido gama linolênico possuem atividade antiangiogênica
Refluxo Gastro-Esofágico e Otite Média em crianças
A otite média é caracterizada por uma inflamação com acúmulo de secreção no ouvido médio.
Os mecanismos moleculares subjacentes à patogênese da doença, particularmente a resposta inflamatória, são ainda desconhecidos.
A hipótese do presente estudo é de que a aspiração do conteúdo gástrico para a nasofaringe pode ser responsável pelo início do processo inflamatório ou agravar uma condição pré-existente.
Um estudo publicado pelo periódico JAMA Otolaryngology - Head Neck Surgery investigou a correlação entre a pepsina A gástrica, as citocinas inflamatórias, a infecção bacteriana e os resultados clínicos.
O estudo prospectivo contou com 129 pacientes pediátricos submetidos à miringotomia com colocação de tubo de ventilação para tratamento da otite média (veja imagem acima) em um hospital pediátrico de nível terciário.
Amostras de ouvido foram testadas para a pepsina A, citocinas interleucinas (IL-6, IL-8 e fator de necrose tumoral) e inoculação de bactérias para cultura.
Os dados foram analisados pela estatística descritiva e análise de regressão para identificar fatores de risco para a presença de pepsina A e correlacionar os níveis de pepsina A com os níveis de citocinas, o estado de infecção e os resultados clínicos.
Dos 129 pacientes, foram obtidas 199 amostras de ouvido; 82 amostras (41%) e 64 pacientes (50%) foram positivos para a pepsina A medida por imunoensaio.
A positividade da pepsina A foi correlacionada com idade menor do que três anos e com todos os três níveis de citocinas (fator de necrose tumoral, IL-6 e IL-8).
No entanto, a análise de regressão logística mostrou que apenas a IL-8 e a idade foram variáveis independentes significativas.
Não houve associação estatisticamente significativa encontrada com outros parâmetros.
Regressões lineares múltiplas revelaram que os níveis de pepsina A foram correlacionados com os níveis de IL-8 e a necessidade de uma segunda ou terceira colocação de tubos de ventilação 6 a 12 meses após a colocação do primeiro.
A presença de pepsina A no ouvido médio não foi associada ao aumento de infecção bacteriana.
A interleucina 8 foi independente e significativamente associada aos níveis de pepsina A e à infecção bacteriana.
O refluxo esofágico, como indicado pela presença de pepsina A, está intimamente envolvido no processo inflamatório da otite média e pode piorar a doença em algumas crianças; no entanto, uma prova de causa e efeito entre o refluxo extraesofágico e a inflamação do ouvido médio requer uma investigação mais aprofundada.
Fonte: JAMA Otolaryngology - Head Neck Surgery, publicação online, de 29 de janeiro de 2015
quarta-feira, 18 de fevereiro de 2015
Uma visão geral do HIV (AIDS)
O HIV (Human Immunodeficiency Virus) é um vírus que infecta exclusivamente os seres humanos e ataca e enfraquece seu sistema imunológico, causando uma imunodeficiência que possibilita o surgimento de outras infecções oportunistas e de doenças autoimunes.
Em certos aspectos o HIV é semelhante a outros vírus mais comuns, como o da influenza, por exemplo, mas há importantes diferenças.
O sistema imunológico humano consegue eliminar do organismo a maioria dos vírus, mas isso não acontece com o HIV e uma vez que a pessoa o contraia será portador dele pelo resto da vida.
O HIV está presente em quase todos os fluidos corporais, tanto na forma de partículas livres como no interior de células imunitárias infectadas.
A transmissão acontece sempre que o vírus é introduzido no organismo do receptor. As principais vias de transmissão do vírus são o contato sexual, a transmissão sanguínea, o compartilhamento de seringas, a transmissão da mãe para filho (transmissão vertical), a transmissão ocupacional e, ainda, outras formas de compartilhamentos de fluidos.
A forma de transmissão mais comum é a sexual, especialmente a relação anal receptiva e a relação sexual durante a menstruação ou na vigência de ulcerações genitais.
A transmissão sanguínea pode acontecer pela transfusão de sangue ou pelo uso de hemoderivados contaminados.
Aquelas transmissões associadas ao compartilhamento de seringas é um meio muito comum entre os usuários de drogas injetáveis.
No que diz respeito à transmissão vertical, a transmissão pode dar-se durante a gestação ou o parto.
A transmissão pelo leite materno pode ser evitada com o uso de leite artificial ou de leite humano de uma doadora.
A transmissão ocupacional ocorre quando profissionais da área da saúde ou outras se ferem com seus instrumentos de trabalho contaminados com sangue de portadores do HIV.
Além dessas formas, a transmissão também pode se dar através de fluidos corporais, como saliva, urina, lágrimas, sêmen, secreções genitais e leite materno
O HIV invade vários tipos de células do sistema imune que são essenciais para combater as infecções.
No interior delas faz cópias de si mesmo e destrói as células.
Quando elas descem abaixo do limiar aceitável, o corpo perde a imunidade e torna-se progressivamente mais suscetível a infecções oportunistas.
A mais conhecida e grave consequência da infecção pelo HIV é a AIDS (acquired immunodeficiency syndrome), embora possa haver também outros resultados.
Nem todo mundo que contrai o HIV necessariamente terá AIDS.
Com o tratamento antiviral adequado é possível manter baixos os níveis do vírus no organismo.
Mas a medicação deve ser tomada diariamente, pelo resto da vida, sem a qual o vírus pode se multiplicar em grande quantidade.
A medicação pode manter sob controle a viremia, propiciando uma sobrevida mais longa e praticamente normal, reduzindo ainda o risco de transmissão do vírus.
Não existe ainda nenhum recurso que permita a cura da infecção e eliminação radical do vírus, mas muitas pesquisas estão sendo desenvolvidas nesse sentido.
Assim que uma pessoa adquire o HIV o sistema imunológico reage na tentativa de eliminar o vírus e cerca de 15 a 60 dias depois, pode surgir um conjunto de sinais e sintomas semelhantes ao estado gripal.
A infecção aguda pelo HIV é uma síndrome inespecífica, semelhante à infecção por outros agentes virais.
Os sintomas mais comuns da infecção aguda são febre persistente, fadiga, erupção cutânea, perda rápida de peso, diarreia, dores musculares, dores de cabeça, tosse seca, lesões arroxeadas ou esbranquiçadas na pele ou na boca.
Em geral esta fase é autolimitada e não deixa sequelas. Por ser muito semelhante a outras viroses, nem sempre o médico e o próprio paciente suspeitam do HIV, a não ser que o paciente relate ocorrência de sexo desprotegido ou compartilhamento de seringas, por exemplo.
Quando a imunidade se acha muito baixa, podem aparecer doenças oportunistas, entre as quais as mais comuns são: tuberculose, neurotoxicoplasmose, candidíase, pneumocistose, sarcoma de Kaposi, linfomas, câncer de colo do útero e infecções bacterianas severas.
No entanto, vale lembrar que essas doenças podem estar presentes mesmo sem o vírus do HIV.
A única maneira de saber com certeza se uma pessoa está contaminada pelo HIV é submeter-se a um dos vários testes existentes, como o ELISA, a imunofluorescência e o exame com ácido nucleico.
No entanto, existem exames mais modernos, mais simples, de extrema precisão, em que um único exame apresenta resultados corretos em mais de 99% dos casos.
Ao contrário de outros vírus, a infecção pelo HIV não proporciona imunidade.
O tratamento atual da infecção pelo HIV compreende um coquetel de medicações que deve ser tomado continuadamente pelo resto da vida e no qual cada substância tem uma função específica no combate ao vírus
O uso de medicamentos antivirais retorna a imunidade a níveis saudáveis, prevenindo as infecções oportunistas.
A única maneira de prevenir a infecção pelo HIV é evitar a exposição ao vírus: uso de camisinha nas relações sexuais, não compartilhar seringas, tratar com antivirais as mães contaminadas, evitar o aleitamento materno, etc. Atualmente não existe vacina contra esse vírus.
Os pacientes contaminados pelo HIV poderão ficar assintomáticos por um período de três a vinte anos e alguns nunca desenvolverão AIDS.
A velocidade de progressão da doença está relacionada com a queda da contagem de linfócitos no sangue e com a contagem da carga viral do HIV no sangue.
A progressão da infecção é mais rápida e menos previsível em crianças do que em adultos.
As complicações mais importantes da infecção pelo HIV são as infecções oportunistas.
terça-feira, 17 de fevereiro de 2015
Picnodisostose
A picnodisostose (palavra oriunda do grego, picnos=denso; dis=defeituoso; ostose=osso) também denominada síndrome da mucopolissacaridose VI ou síndrome de Maroteaux-Lamy, trata-e de uma rara displasia esquelética autossômica recessiva.
Foi em 1962 que Maroteau e Lamy reconheceram esta afecção foi como uma entidade distinta.
Acomete ambos os sexos, havendo relatos de consanguinidade entre os progenitores em cerca de 30% dos casos. A alteração genética é observada no cromossomo 1q21, mais especificamente no gene codificador da enzima catepsina K, que é secretada pelos osteoclastos, responsáveis pela divisão das proteínas da matriz óssea.
Esta patologia é caracterizada pela baixa estatura, osteoesclerose, com propensão a fraturas ósseas múltiplas, hipoplasia da mandíbula, ângulo mandíbula obtuso, atraso no fechamento das fontanelas, presença de anormalidades na formação dentária, displasia das clavículas e desenvolvimento insuficiente das falanges terminais.
Pode haver um risco de uma insuficiência respiratória, em decorrência do estreitamento das vias aéreas superiores resultante das alterações craniofaciais.
Também podem ser vistos problemas dentários, como dentes cariados, mal implantados e erupção dentária retardada. Infrequentemente podem ser observados esclera azul, alterações nas unhas, bossa frontal, problemas de coluna (cifose e/ou escoliose), hepatoesplenomegalia, anemia, distúrbios hematológicos e apneia do sono.
Deficiência do hormônio de crescimento (GH) tem sido relatada em parte dos casos de picnodisostose. Contudo, em outros casos, tem sido evidenciada uma secreção normal desse hormônio, bem como do fator de crescimento semelhante à insulina tipo 1 (IGF-1).
O diagnóstico é clínico com confirmação através de exames de imagem, como radiografias craniais e do esqueleto todo.
O tratamento é sintomático e multidisciplinar, visando prevenir fraturas.
Para prevenir o aparecimento da osteomielite (infecção óssea), deve-se realizar uma higiene oral minuciosa deve diariamente e profilaxia com antibiótico caso seja necessário extrair algum dente.
segunda-feira, 16 de fevereiro de 2015
Resveratrol
O resveratrol é uma substância (polifenol) que pode ser encontrada nas sementes e na pele da uva tinta (e outras plantas), bem como no vinho tinto, produzido pela planta para se defender de bactérias, fungos e parasitas e que, além da sua ação anti-fúngica e anti-bacteriana, é um potente antioxidante que pode proteger a saúde e a longevidade humanas de diversas maneiras.
Ele é a grande revelação dos estudos sob a denominação de “paradoxo francês” que levou os investigadores durante décadas a cuidar de saber o porquê de, apesar de levarem um modo de vida com muitas gorduras saturadas alimentares, tabaco e alcool, os franceses apresentarem uma rídicula incidência de patologias cardiovasculares.
O segredo, afinal, estava no vinho tinto com que os franceses gostam tanto de acompanhar as suas refeições ou uma simples conversa.
Infelizmente a quantidade de resveratrol habitualmente presente nas uvas tintas tem vindo a diminuir drasticamente em virtude da utilização mais ou menos indiscriminada de pesticidas e anti-fúngicos nas vinhas e outras culturas.
Os seus 10 mais conhecidos benefícios são:
1 - Ação anti-inflamatória, anti-álgica e anti-cancerígena;
2 – Ação de regulação do açúcar no sangue;
3 – Ação preventiva e tratamento de problemas cardiovasculares e de AVCs;
4 – Ação preventiva e tratamento de Doença de Alzheimer;
5 – Ação preventiva e de tratamento contra rugas e marcas da idade;
6 – Ação de prevenção e tratamento de cancro da pele;
7 – Ação de proteção do ADN celular;
8 – Ação ativadora do gene da longevidade (terapia anti-aging);
9 - Ação de proteção contra radiações e contra os efeitos secundários da quimioterapia;
10 – Ação promotora de energia e do aumento da endurance em atletas.
Pensa-se que o resveratrol se liga às estruturas celulares danificadas do nosso organismo, protegendo-as e recuperando-as dos danos provocados pelos radicais livres, desta forma prevenindo, mal surjam, quaisquer danos celulares, restabelecendo o equilíbrio e a saúde e adicionando anos à sua vida.
Basta pensar que ao ter um eficácia protetora no que respeita à incidência de cancro, de doenças do coração(3) e AVCs, ele é um efetivo meio de não ver a sua vida súbita e grandemente reduzida.
Sabemos, pelas investigações realizadas, que a toma de resveratrol tem o mesmo efeito, do ponto de vista da nossa genética, que as dietas baixas em calorias (sem os efeitos nefastos destas) que sabemos terem demonstrado adiar o processo de envelhecimento.
Nos testes laboratoriais de Harvard sobre ratos com problemas de saúde ligados à obesidade, a expectativa de vida no grupo ao qual foi administrado o resveratrol aumentou em 31%, o que é verdadeiramente extraordinário.
Alguns estudos levados a cabo posterior e mais recentemente em humanos, através da administração a estes de resveratrol puro, demonstraram a sua eficácia na prevenção e combate não só às patologias cardiovasculares, mas às patologias degenerativas em geral, com especial destaque para as severas Parkinson e Alzheimer que, não só podem ser travadas, como revertidas pela constante administração desta substância fantástica que trabalha, constantemente, na protecção do nosso cérebro (e isto sem os efeitos adversos da tomada excessiva de álcool que seria necessária para atingirmos níveis de resveratrol, p.ex. através do consumo de vinho).
sábado, 14 de fevereiro de 2015
A teoria da alimentação alcalina
Controlar o pH do corpo significa ter saúde e ficar livre de doenças
O pH do corpo afeta toda a nossa saúde, equilibrar o pH é um passo importante para manter a saúde física, mental e emocional, é vital para a saúde de todo o nosso organismo.
O equilíbrio entre acidez e alcalinidade, e sua importância para a saúde, pode ser explicado de um modo simples. Este equilíbrio é essencial para uma boa saúde de todo nosso corpo.
O Básico
Cada solução ou é ácida ou é alcalina. Essas soluções podem ser qualquer coisa como fluidos corporais, o ácido
do estômago e do sangue, bebidas como vinho ou café ou a água do mar.
Acidez e alcalinidade são medidas em pH (potencial de hidrogênio). A escala de pH vai de 0 a 14, com 0 a mais ácida, e 14 o mais alcalino.
O pH ácido do estômago é 1
O vinho é de 3,5
A água é 7 (neutro)
O sangue venoso é 7,35
O sangue arterial é de 7,4
A água do mar é de 8,5
O bicarbonato de sódio é de 12.
Idealmente, o nosso pH deve permanecer no lado alcalino: entre 7,35 e 7,45.
Mantendo nossa acidez e alcalinidade equilibrada significa que regulamentam a concentração de íons de hidrogênio nos fluidos do nosso corpo.
Um ácido é uma molécula ou íon (um íon é um átomo que carrega uma carga elétrica positiva ou negativa) que podem contribuir com um íon de hidrogênio a uma solução. Uma substância alcalinizante é aquele que contém uma molécula ou íon que se combina com íons de hidrogênio para neutralizar os ácidos e age como um amortecedor.
Os Equívocos
Os alimentos são classificados como ácidos ou alcalinos, dependendo do efeito que têm no nosso organismo. Um ácido que forma íons de hidrogênio dos alimentos contribui para o corpo se tornar mais ácido.
Um alimento alcalinizante remove os íons de hidrogênio do corpo, tornando-o mais alcalino.
É importante notar que esta classificação é baseada em alimentos que têm efeito sobre o organismo após a digestão, e não em seu teor de acidez ou alcalinidade intrínseca.
Um equívoco comum é que, se um alimento que tem sabor ácido, terá um efeito formador de ácido no corpo. Isso não é necessariamente verdadeiro.
Muitas vezes, um alimento ácido após a digestão torna o nosso organismo alcalino.
As frutas cítricas são um bom exemplo.
As pessoas dizem que os limões, por exemplo, são “muito ácidos”, mas eles são realmente os minerais alcalinizantes porque eles após a digestão ajudam a remover os íons de hidrogênio, reduzindo a acidez do corpo.(Muitas pessoas usam o termo “resíduo” ou “cinzas” para explicar o efeito de um alimento para o corpo. Um alimento com uma cinza ácida após a digestão contribui com íons de hidrogênio, tornando o organismo mais ácido, um alimento com uma cinza alcalina após a digestão remove os íons de hidrogênio, fazendo o corpo ficar mais alcalino).
Alimentos formadores de ácidos incluem junk food, alimentos processados e aqueles que são ricos em proteína animal. Alguns alimentos alcalinizantes são: espinafre, soja, passas, cenoura, frutas e cítricos.
O Problema
Olhando para esta lista curta de alimentos formadores de ácidos e alimentos alcalinios, você pode ver onde está o problema. Norte-americanos comem muito mais alimentos formadores de ácidos do que os alimentos alcalinizantes. Infelizmente, o ácido em excesso pode causar problemas de saúde.
Acidose, ou o excesso de acidez nos tecidos do corpo é uma das causas fundamentais das doenças, especialmente as doenças artríticas e reumáticas.
Nos casos de diabetes, úlceras, hipertensão arterial, câncer, problemas cardíacos, há um desequilíbrio do pH no organismo tendendo para a acidez.
Acidose destrói os ossos, pois o corpo tem que roubar alcalinizantes minerais a partir deles, para manter o pH do sangue.
Nós nos tornamos muito cheios de ácido e, como resultado, estamos experimentando uma grande variedade de doenças que florescem no meio ácido.
Se este equilíbrio (ácido e alcalino) ficar desbalanceado, o metabolismo celular sofre, levando a vários tipos de doenças como a fadiga.
Os sintomas comuns de um pH desequilibrado incluem azia (sensação de queimação no estômago, ácida degustação e arrotos), flatulência, arrotos e sensação de saciedade depois de comer pequenas quantidades de alimentos.
Outros sintomas podem incluir insônia, retenção de água, enxaquecas, prisão de ventre com diarréia, cansaço, sensação de queimação na língua e na boca e halitose.
A Solução
Comer uma dieta com alimentos que ajudem o organismo a manter o correto equilíbrio entre acidez alcalinidade.
A dieta ideal deve ter uma relação natural de quatro partes alcalina para uma parte de ácida.
Outros sustentam que, quanto a esta proporção um bom exercício para pessoas ativas (cria uma grande quantidade de ácido), as pessoas menos ativas podem lidar com uma dieta com uma proporção de duas partes alcalina para uma parte de ácido.
(Não use cocaína, anfetaminas, café, nicotina, álcool ou muito açúcar. Estes fazem seu sangue ficar com o pH ácido.)
A lista a seguir dos possíveis alimentos com reação ácida e com reação alcalina, é um guia útil ao consumidor e que deverá estar sempre presente para uma averiguada freqüente.
A propósito. Vigiar o pH chega a ser mais importante do que vigiar o colesterol.
Alimentos formadores de ácido incluem:
Aspargos, cevada, feijão (seco), amêndoas, carne, pão, trigo, manteiga, castanhas de caju, cereais, queijo, castanhas, frango, chocolate, moluscos, óleo de fígado de bacalhau, queijo curado, Farinha de milho, caroço de algodão, ervilha, caranguejo, nata, ovos, farinha branca, avelãs, nozes de nogueira, canjica, mel, carne de cordeiro, lentilhas, lagosta, cavala, Macarrão, xarope, margarina, mariscos, cogumelos, aveia, massas, amendoim, ervilhas, nozes, romã, carne de porco, ameixa, marmelo, arroz, nabos, centeio, chucrute, salmão, espaguete, açúcar, xaropes, tapioca, peru, nozes, trigo, gérmen de trigo.
Alimentos formadores de alcalinidade (alcalinos) incluem:
Ágar-ágar, couve, amêndoas, maçãs, alcachofra, banana, beterraba, folhas de beterraba, amoras, brócolis, couve de Bruxelas, bardana, repolho, melão, alfarrobas, cenoura, couve-flor, aipo, acelga, cerejas, cebolinha, coco, pepinos, endro, escarola, figo (seco), linhaça, alho, uvas, toranja, (doce), goiaba, alga marinha, repolho, alho-poró, limões, alface, limas, framboesas, manga, melão, milho, menta, melaço, amoras, melões, mostarda, nectarinas, quiabo, azeitonas, azeite, cebola, laranja, mamão, salsa, maracujá, pêssego, pêra, caqui, abacaxi, ameixa, abóbora, rabanete, uva, framboesa, ruibarbo, alface, soja, espinafre, abóbora, morangos, acelga, tangerina, nabos, óleos vegetais, agrião, melancia.
Alimentos formador de ácido e alcalino.
Deve-se notar que, porque um alimento é ácido não há qualquer indicação de que permanecerá ácido no corpo. Pode vir a se transformar em alcalino após a digestão.
Mel e açúcar mascavo geram cinzas alcalinas.
O pH do nosso organismo
A escala do pH é 0-14
0 1 2 3 4 5 6 7 saudável 8 9 10 11 12 13 14
O pH do sangue humano deve ser ligeiramente alcalino (7,35 – 7,45). Abaixo ou acima dessa faixa significa sintomas e doenças. Um pH de 7,0 é neutro. Um pH abaixo de 7,0 é ácido. Um pH acima de 7,0 é alcalino.
Um pH ácido pode ocorrer a partir de uma dieta com alimentos formadores de ácidos, estresse emocional, sobrecarga tóxica, e / ou reações imunológicas ou qualquer processo que priva as células de oxigênio e outros nutrientes.
O organismo vai tentar compensar a pH ácido, usando minerais alcalinos. Se a dieta não contém sais minerais suficientes para compensar, uma acumulação de aminoácidos nas células irá ocorrer.
Um organismo ácido irá:
Diminuir a capacidade do corpo de absorver mineral e outro nutriente, diminuirá a produção de energia nas células, diminuirá a capacidade para reparar células danificadas, irá diminuir a capacidade do corpo de desintoxicar de metais pesados, irá fazer as células tumorais prosperarem, e tornará o corpo mais suscetível a fadiga e a doença.
Um pH do sangue de 6.9, que é apenas ligeiramente ácido, pode induzir ao coma e até a morte.
A acidose é muito comum em nossa sociedade e é em grande parte devido à dieta típica muito elevada em ácidos produzida por produtos de origem animal, como carne, ovos e laticínios, e muito baixa em meio alcalino que é produzida por alimentos como frutas e legumes frescos.
Além disso, nós comemos ácidos produzidos em alimentos processados como farinha branca e açúcar como também em bebidas como café e refrigerantes.
Nós usamos drogas demais, que estão formando ácidos em nosso organismo e usamos químicos artificiais como adoçantes ou aspartame, que são venenos e são extremamente formadores de ácidos.
Uma das melhores coisas que podemos fazer para corrigir um corpo excessivamente ácido é mudar a dieta e o estilo de vida.
Para manter a saúde, a dieta deve consistir em 60% de alimentos formadores de alcalinidade e 40% de alimentos formadores de ácidos. Para restaurar a saúde, a dieta deve consistir em 80% de alimentos alcalinos e 20% de alimentos ácidos.
Geralmente, os alimentos formadores de alcalinidade incluem: a maioria das frutas, verduras, ervilhas, feijões, lentilhas, especiarias, ervas e temperos, sementes e nozes.
Geralmente, os alimentos formadores de ácidos incluem: carnes, peixes, aves, ovos, cereais e leguminosas.
Equilibrando o pH do seu corpo para alcalino
Esta carta é para aqueles que tentam “ajustar” o pH de seu corpo. A escala de pH é de 0 a 14, com números abaixo de 7 ácida (baixa de oxigênio) e números acima de 7 alcalino. Um organismo ácido é um ímã para todo tipo de doença. O que você come e bebe terá um impacto no nível de pH do seu corpo.
sexta-feira, 13 de fevereiro de 2015
Notícias do Planalto Central
Capital estrangeiro na Saúde
Um fato marcante que merece debate é a aprovação, em dezembro, da Medida Provisória 656.
Inicialmente, tratava de matéria tributária e financeira, contudo foi enxertada com mais de trinta temas que não possuem qualquer pertinência à tributação.
Um deles é a autorização para o ingresso de capital estrangeiro nos hospitais e clínicas. Em 1988, nossa Constituição vedava a participação de empresa ou capital estrangeiro na assistência à saúde, com poucas exceções, como doações ou cooperação técnica. Progressivamente, foi liberada a participação em seguradoras, planos de saúde, laboratórios e agora se abre a possibilidade de atuar diretamente nas ações e serviços de saúde.
O tema é polêmico, pois de um lado traz novos recursos com a perspectiva de melhoria tecnológica e ampliação da capacidade de investimento.
Por outro, não há duvida de que estes recursos vêm em busca de lucro, o que pode levar a um viés no interesse de investir em áreas com maior potencial lucrativo, sem necessariamente estar alinhado às necessidades de nossa população.
Uma coisa parece certa: dificilmente estes recursos serão aplicados no Sistema Único de Saúde, cujos hospitais são altamente deficitários.
Mais uma vez, convivemos com a política de subfinanciar o SUS e estimular a aquisição de planos de saúde, na contramão daquilo que a população considera prioritário.
Fonte: Associação Paulista de Medicina
quinta-feira, 12 de fevereiro de 2015
DRESS
A síndrome DRESS é uma reação adversa rara e grave a medicamentos, potencialmente fatal.
DRESS é o acrônimo de Drug Reaction with Eosinophilia and Systemic Symptoms, que é mais conhecido no meio médico e em português por Síndrome de Hipersensibilidade Sistêmica a Drogas (SHSD).
Embora vários outros medicamentos também possam desencadear a síndrome DRESS, mais comumente ela é desencadeada por anticonvulsivantes aromáticos e sulfonamidas.
Os mecanismos fisiopatológicos da síndrome DRESS ainda não estão totalmente elucidados, contudo parecem envolver aspectos metabólicos das drogas que a causam, bem como dos eventos imunes desencadeados por elas.
A incidência da síndrome DRESS entre os familiares de primeiro grau do paciente é elevada e a condição pode também ser desencadeada por uma infecção viral.
Das medicações que mais comumente causam a síndrome DRESS sabe-se que alguns pacientes exibem uma incapacidade genética de depurar os produtos metabólicos tóxicos do óxido arenoso, contido nas medicações anticonvulsivantes aromáticas, normalmente metabolizados no fígado, e que a acetilação lenta da sulfonamida aumenta o risco dessa síndrome.
A síndrome DRESS é rara nas pessoas em geral e ainda mais rara na faixa etária pediátrica.
Ela tem características sistêmicas e se manifesta principalmente por alterações hematológicas, exantemas (uma erupção cutânea avermelhada, elevada ou não) e outras erupções cutâneas e mucosas extensas e graves, hepatite e outras afecções como cardite, nefrite, pneumonite, serosite e adenopatias, geralmente generalizadas e dolorosas.
O acometimento do fígado é a manifestação visceral mais comum, mas há também artralgias (dores articulares), linfadenopatia, infiltrados pulmonares e nefrite.
Os exantemas progridem do tronco e extremidades superiores para as extremidades inferiores e costumam evoluir para lesões infiltrativas, purpúricas e descamativas.
As possíveis vesículas e bolhas não necrosam e pode haver manchas vermelhas e ulcerações na mucosa da boca.
A síndrome DRESS cursa com febre, acentuada eosinofilia (às vezes acima de 20.000 eosinófilos/mm³), leucocitose (às vezes acima de 50.000 leucócitos/mm³) e leucócitos atípicos.
Essas manifestações geralmente ocorrem depois de algumas semanas após o início da administração do medicamento.
O diagnóstico rápido e certeiro é essencial. Nos quadros típicos ele costuma não apresentar dificuldades.
Contudo, às vezes torna-se difícil, uma vez que há quadros atípicos e incompletos.
Um diagnóstico diferencial deve ser feito com outras doenças que exibem sintomas parecidos, como o linfoma e a mononucleose.
Além dos sintomas clínicos, o exame histopatológico da pele mostrará um infiltrado linfocitário, o qual não é patognomônico desta reação. Os eosinófilos podem ou não estar presentes.
A síndrome DRESS exige um tratamento rápido e preciso.
A suspensão dos medicamentos e a administração sistêmica de corticoides constituem a base do tratamento.
Em alguns casos, o corticoide pode ser associado à imunoglobulina intravenosa e a antivirais.
Além da interrupção da droga, devem ser tomadas medidas de suporte e monitorização da função hepática, renal, cardíaca e tireoidiana e demais comprometimentos.
Não há como prever e prevenir a síndrome DRESS.
Tratada imediata e corretamente a síndrome DRESS é reversível. A taxa de mortalidade da síndrome DRESS é de aproximadamente 10%.
A relação entre a reação aguda e o desenvolvimento posterior de linfoma, mesmo após anos, tem sido postulada, mas ainda permanece em debate.
quarta-feira, 11 de fevereiro de 2015
HPV (Papiloma Vírus Humano)
HPV é a forma abreviada de referir-se ao Papilomavírus humano, um grupo de mais de 100 tipos de vírus.
O HPV pode ser eliminado do organismo sem causar problemas, mas se persiste, geralmente causa verrugas ou câncer, especialmente o câncer do colo do útero.
O HPV pode ser transmitido por meio de contato íntimo pela-a-pele, como no sexo vaginal, anal ou oral.
Hoje em dia, o HPV é a infecção mais comum transmitida por via sexual. O HPV é tão comum que praticamente todos os homens ou mulheres sexualmente ativos acabam por serem contaminados por ele em algum momento de suas vidas.
Ele pode ser transmitido mesmo quando a pessoa infectada não apresenta sintomas e a pessoa contaminada pode vir a só exibir sintomas depois de anos após ter contraído o vírus.
Há vacinas que podem prevenir as infecções pelos tipos mais comuns do HPV.
Muitas pessoas que permanecem sem sintomas nunca descobrem ter o vírus; outras só descobrem tê-lo quando adoecem com verrugas ou câncer. Algumas mulheres se descobrem portadoras do vírus quando fazem seus exames preventivos para o câncer de colo de útero (Papanicolaou).
O diagnóstico do HPV geralmente é feito pelo exame ginecológico simples quando há verrugas presentes.
Quando a mulher não apresenta nenhum sinal da infecção pelo vírus, o diagnóstico só é possível pelo exame Papanicolau e pela colposcopia, seguida ou não de biópsia.
Quando permanece a dúvida do diagnóstico, o melhor exame a ser realizado é a captura híbrida, que detecta o tipo do HPV, se ele é de alto ou de baixo risco e determina também a carga viral.
As alternativas de tratamento variam desde a cauterização das lesões com ácido ou laser até cirurgias.
O HPV pode afetar a pele e as membranas incluindo a boca e a garganta, a vulva, a vagina, o colo do útero e o ânus.
Assim, ele pode causar verrugas plantares, que são crescimentos rígidos e salientes que aparecem na sola dos pés, verrugas únicas ou aglomeradas nas áreas genitais ou nas margens do ânus e câncer, especialmente o câncer do colo do útero, mas também da vulva, vagina, ânus e pênis.
Ele também causa câncer na parte posterior da garganta, inclusive na base da língua e nas tonsilas (amígdalas).
Os tipos de HPV que causam verrugas genitais não são os mesmos que causam câncer. Não há como prever se uma pessoa que tem o HPV desenvolverá ou não câncer.
As pessoas com um sistema imune enfraquecido são menos capazes de lutar contra o HPV e por isso são mais propensas a adoecer.
Como prevenir as infecções pelo HPV (Papilomavírus humano)
•A medida mais importante para evitar o HPV é estar vacinado. A vacina pode ser aplicada a partir dos nove anos, sem limite máximo de idade. As vacinas existentes são seguras e efetivas.
•As mulheres devem ser monitoradas com relação ao câncer cervical, fazendo exames preventivos periódicos em consultas com os seus ginecologistas.
•Use sempre camisinha nas relações sexuais.
•Procure ter o mínimo de parceiros sexuais possíveis. Muitos portadores do vírus não apresentam sintomas, mas transmitem o HPV.
As principais complicações da infecção pelo HPV são o câncer de colo de útero e o câncer de pênis.
Além de uma maior probabilidade de adquirir outras infecções tais como monilíase, gonorreia, sífilis e herpes genital.
terça-feira, 10 de fevereiro de 2015
Arginina
A L-arginina participa de diversas reações que ocorrem no organismo, como na produção de energia; na recuperação das células; na eliminação da amônia através da urina; na liberação do hormônio do crescimento e na formação do óxido nítrico.
O óxido nítrico, produzido pelo organismo, a partir da arginina, auxilia no controle da pressão arterial e da circulação do sangue e auxilia nas defesas do organismo contra infecções.
Estas ações promovem melhor aproveitamento da glicose (açúcar) do sangue para a produção de energia; redução da amônia do organismo e aumento da circulação do sangue, resultando em melhor e maior capacidade muscular e resistência ao esforço.
Embora se tenha conhecimento do uso da L-arginina por mulheres grávidas, não foram realizados estudos específicos para determinar a segurança do uso de aspartato de L-arginina por mulheres grávidas ou que estejam amamentando e, também, não há informações sobre sua eliminação no leite materno.
Não há advertências ou recomendações especiais, sobre o uso do produto por pessoas idosas.
Em pessoas com insuficiência renal crônica, a L-arginina pode se acumular no organismo e interferir na eliminação da amônia do organismo.
Em pessoas com insuficiência hepática severa, a L-arginina pode se acumular no organismo e interferir na eliminação da amônia do organismo.
Em pessoas diabéticas, a L-arginina pode interferir nos níveis de glicose (açúcar) do sangue.
O aspartato de L-arginina não afeta a capacidade de dirigir veículos ou operar máquinas.
Interações medicamentosas
A L-arginina pode aumentar o efeito alguns medicamentos usados para o tratamento de doenças do coração, como mononitrato de isossorbida, trinitrato de glicerila e nitroprussiato de sódio.
Alimentos
Até o momento, não existem relatos de casos de alteração dos efeitos de aspartato de L-arginina por alimentos.
De modo geral, o aspartato de L-arginina é bem tolerado e as raras reações adversas observadas com o uso da L-arginina não foram graves e desapareceram com a suspensão do tratamento.
Foram observadas:
Reação incomum (ocorre entre 0,1% e 1% dos pacientes que utilizam este medicamento): náuseas e diarréia.
Reação rara (ocorre entre 0,01% e 0,1% dos pacientes que utilizam este medicamento): reações alérgicas na pele (vermelhidão / placas avermelhadas, coceira).
Reação muito rara (ocorre em menos de 0,01% dos pacientes que utilizam este medicamento): diminuição da pressão arterial, com doses elevadas de L-arginina, e cólica e inchaço abdominal, em pessoas com fibrose cística.
Não há quaisquer outros relatos com relação ao aspartado de arginina ou L-arginina para outros eventos relacionados à saude.
Síndrome de West
A síndrome de West é uma condição epiléptica severa, incidente na infância e caracterizada por uma tríade sintomática que envolve espasmos musculares, hipsarritmia (padrão eletroencefalográfico específico) e retardo mental.
Quanto às causas, descrevem-se três tipos de espasmos infantis: sintomáticos, criptogenéticos (não se sabe a causa) e idiopáticos (não se sabe a causa).
O nome da síndrome é uma homenagem ao Dr. W J West, que fez a primeira descrição da condição em 1841.
Os pacientes com espasmos infantis sintomáticos são aqueles que têm um fator etiológico identificável que seja responsável pela síndrome.
Esses fatores são múltiplas formas de agressões ao cérebro no período pré ou pós-natal, como infecções, traumas, etc.
Cerca de 70 a 75% das crianças com espasmos infantis tem a forma sintomática do distúrbio.
A esclerose tuberosa, uma condição hereditária autossômica dominante, é a causa pré-natal mais comum de espasmos infantis.
Naqueles com espasmos ditos criptogenéticos nenhuma causa específica é identificada, embora se possa afirmar que ela exista e que a epilepsia é sintomática.
As crianças com espasmos idiopáticos têm um desenvolvimento psicomotor normal antes do início dos sintomas e nenhuma causa é encontrada ou presumida.
Uma história familiar de espasmos infantis é incomum, porém cerca de 17% dos pacientes podem ter uma história de outras formas de epilepsia.
A detenção ou regressão do desenvolvimento psicomotor acompanha os espasmos em 70 a 95% dos pacientes.
Os espasmos infantis refletem interações anormais entre córtex e as demais estruturas cerebrais. Lesões focais na infância podem mais tarde afetar outros pontos no cérebro e a hipsarritmia pode significar que essa atividade anormal está partindo de múltiplas localizações no cérebro.
O início dos espasmos na infância sugere que um sistema nervoso central imaturo deve ser importante na patogênese da síndrome.
Existe uma teoria que sustenta que o efeito de diferentes fatores estressores sobre um cérebro imaturo produz uma secreção excessiva de ACTH (hormônio adrenocorticotrófico) que causa a liberação de corticotrofina, em resposta aos efeitos da qual os espasmos se dão.
Os principais sinais e sintomas da síndrome de West são espasmos musculares em crises esporádicas, mas às vezes frequentes, que se iniciam de forma súbita, no tronco e/ou nos membros.
As contrações são rápidas e a intensidade delas pode variar de um movimento sutil da cabeça até uma contração poderosa de todo o corpo.
Os espasmos podem ser flexores, extensores ou uma forma mista, extensora e flexora.
Somente um pequeno número de crianças com a síndrome de West tem um desenvolvimento cognitivo normal ou limítrofe (borderline).
O retardo mental e as alterações psíquicas são comuns em mais de 70% dos pacientes.
Os espasmos mistos são os mais comuns, consistindo de flexão do pescoço e dos braços, extensão ou flexão das pernas e extensão dos braços.
O diagnóstico da síndrome de West depende de uma boa história clínica, mas na maioria dos casos o exame físico geral, feito nos períodos entre as crises, não mostrará nenhuma alteração, a não ser atrasos ou detenções do desenvolvimento.
Não existe nenhum achado clínico que seja patognomônico da doença.
O exame complementar mais importante que deve ser realizado em pacientes com suspeita de síndrome de West é o eletroencefalograma.
A hipsarritmia é o padrão eletroencefalográfico característico desta síndrome.
Exames de neuroimagem como tomografia computadorizada e ressonância magnética podem mostrar anomalias cerebrais.
Outros exames complementares podem ser solicitados com o objetivo de compreender melhor a situação, tais como hemograma completo, exame de urina, funções hepáticas, função renal, etc.
Em caso de suspeita de infecção do sistema nervoso pode-se ainda realizar punção lombar. Um diagnóstico diferencial deve ser feito com a epilepsia em crianças com retardo mental, epilepsia em encefalopatias e mioclonia benigna na infância.
A meta do tratamento para as crianças com a síndrome de West é eliminar os espasmos com menor número de medicações e os menores efeitos colaterais possíveis.
Medicações como os antiepilépticos convencionais e o ACTH são as principais vigas-mestras da terapia da síndrome de West, mas há também outras possibilidades medicamentosas.
Em alguns pacientes a ressecção de uma área cerebral localizada pode evitar as convulsões.
A fisioterapia tem o objetivo de tratar ou tentar diminuir as sequelas.
Outro objetivo da fisioterapia é tentar evitar as deformidades, fazendo-se mobilização passiva e alongamentos.
Também a hidroterapia pode ser de ajuda na solução das espasticidades existentes.
Na maioria das vezes não há como prevenir a síndrome de West. Nos quadros sintomáticos, deve-se procurar evitar os possíveis fatores causais.
O prognóstico da síndrome de West é pobre e dependente da causa. As formas idiopáticas têm um melhor prognóstico que as sintomáticas.
Embora isso não seja frequente, os espasmos podem persistir nos adultos.
Um grande número de pacientes (50-70%) desenvolve outras formas de epilepsia, mas há a possibilidade de remissão total de espasmos considerados criptogenéticos, embora não haja confirmação de remissão definitiva para os casos mais graves.
A hipsarritmia também pode desaparecer ou se transformar no decorrer do tempo.
Comumente as pessoas com síndrome de West têm uma pequena expectativa de vida.
As complicações da síndrome de West incluem os efeitos adversos das medicações: hepatotoxicidade, pancreatite, ganho de peso, elevação da pressão arterial e síndrome de Steven-Johnson, entre outros.
A criança apresenta sérias complicações respiratórias, devido aos frequentes espasmos, deformidades, principalmente de membros superiores e membros inferiores. Pode ocorrer subluxação do quadril.
segunda-feira, 9 de fevereiro de 2015
Disidrose
Disidrose (do grego: des=não; hidro=suor excessivo) é uma doença aguda ou crônica que se caracteriza pelo aparecimento de pequenas vesículas principalmente nas palmas das mãos e plantas dos pés.
A doença recebeu esse nome porque no passado se acreditava que ela era devida à retenção de suor, ideia que hoje em dia acha-se inteiramente descartada.
O termo foi empregado pela primeira vez em 1873, por Tilbury-Fox, que acreditava nessa teoria sudoral.
A causa verdadeira da disidrose é desconhecida.
Existem certas reações a medicamentos e algumas reações imunológicas a fungos que imitam a disidrose.
A doença, contudo, tem uma especificidade individual.
Não é a natureza da substância de contato que determina se a lesão a ser formada será ou não disidrose e sim o padrão de reação de cada pessoa.
Uma mesma substância pode provocar disidrose em uma pessoa e reação diferente em outra pessoa.
É uma enfermidade que costuma estar associada ao estresse, à sudorese aumentada nas mãos e nos pés, à raiva e à personalidade obsessivo-compulsiva.
Estes são importantes fatores de risco para a doença.
As vesículas surgem sob a camada córnea espessa das palmas das mãos e plantas dos pés e migram para a superfície, permanecendo intactas e dificilmente se rompendo, apesar da distensão devida à retenção de conteúdo líquido sob pressão em seu interior.
Essa migração dura cerca de três semanas e depois as vesículas desaparecem.
A descompressão das vesículas por meio de perfuração ou incisão proporciona o desaparecimento do "prurido doloroso".
Por outro lado, o excesso de sudação pode produzir uma reação inflamatória local.
A disidrose é mais frequente nas décadas médias da vida e atinge igualmente aos dois sexos.
Expressa-se por pequenas vesículas claras e opacas (menos de 1 mm) sobre uma base avermelhada, que surgem de maneira bilateral e simétrica principalmente nas palmas das mãos e, com muito menor frequência, na planta dos pés e que podem confluir formando bolhas.
Muitas vezes essas lesões infeccionam, se tornam dolorosas e as unhas podem sofrer distrofias.
Em geral as lesões aparecem de modo abrupto e são precedidas por sensações de calor e coceira. A seguir, elas podem ocasionar descamação, secura e crostas.
Para diagnosticar a disidrose é necessário um inventário médico bem detalhado e exame direto das lesões.
Exames complementares podem ser necessários para identificar as causas.
Como a disidrose muitas vezes é uma reação a uma infecção fúngica, pode-se fazer pesquisa direta e cultura de fungos a partir de material das lesões, porque mesmo nas reações à distância há a presença de fungos nas lesões.
O único tratamento indicado para a disidrose é a psicoterapia ou o aconselhamento para manejar o estresse.
Geralmente as crises têm resolução espontânea em uma a três semanas, mas têm caráter recidivante, e o intervalo entre elas pode ser de semanas ou meses.
Muitas vezes proteções locais podem ser necessárias nas crises, além da medicação tópica adequada para os sintomas (permanganato, pomadas cicatrizantes, corticoides, etc.). Raros casos mais graves exigem tratamento por via oral.
Existem tratamentos caseiros à base de abacate, mas não há comprovação científica da validade dos mesmos.
Se for possível determinar uma causa, deve-se tratá-la ou eliminá-la.
Ultimamente têm surgidos novos tratamentos e por isso o dermatologista deve sempre ser consultado.
As crises podem ser restringidas evitando-se a umidade nas áreas afetadas, usando luvas e evitando contato com substâncias irritantes.
As lesões da disidrose são autorresolutivas, em algumas semanas, mas tendem a retornar tempos depois.
sábado, 7 de fevereiro de 2015
Chlorella
A chlorella foi descoberta pelos japoneses, tradicionais consumidores de algas, que apreciam e a utilizam normalmente como complemento alimentar. Relatam uma sensação de bem estar e aumento da energia após um curto período de uso. É uma alga riquíssima em clorofila, proteínas, vitaminas, sais minerais e aminoácidos essenciais.
O nome chlorella deriva do prefixo "Chloros" (verde) e sufixo "Ella" (pequeno), referindo-se ao extraordinário conteúdo de clorofila que dá a característica cor de esmeralda-verde. Esta alga apresenta 70% de sua composição da mais pura clorofila, o que faz dela a maior fonte de clorofila em nosso planeta.
Chlorella são algas unicelulares de água doce que pertencem a categoria de celulas eucarióticas presentes no planeta a milhões de anos. Seu tamanho é aproximadamente o mesmo de um eritrócito humano, entre 2-8 microns de diâmetro.
Ela foi a primeira forma de vida com um núcleo verdadeiro.
A maioria das algas tem uma estrutura similar a de um vírus, sendo primitivas por não possuírem núcleo.
Exceto a Chlorella, o que lhe confere muitas de suas “propriedades extras”.
O ciclo reprodutivo completa-se em menos de 24 horas
A Chlorella não é visível a olho nu; é esférica; de 2 a 10 micrômetros de diâmetro e não possue flagelo.
Depende da fotossíntese para crescer e se reproduzir, requerendo somente dióxido de carbono, água, luz solar e certos minerais.Sua parede celular, além de protegê-la, apresenta inúmeras moléculas de clorofila, conhecida pela maior concentração dessas em todo o planeta.
Sua rápida taxa de reprodução (divisão celular) é inacreditável (isso em condições de luz solar e água doce fresca há reprodução muito acelerada).
Uma célula pode se dividir em quatro a cada 16/24 horas.
Se ela reproduzisse livremente, em condições ideais, após 63 dias haveriam células suficientes para ocupar toda a superfície terrestre.
Porém, a natureza limita essa taxa de crescimento: cada uma requer uma quantidade substancial de luz solar.
Além disso, um grupo dessa alga causa diminuição significativa no espaço disponível, e conseqüentemente, sua taxa de multiplicação.
Durante a divisão, a célula mãe se reproduz assexuadamente pela formação de 4, 8 ou raramente 16 auto-esporos (células filhas).
Durante, aproximadamente, os primeiros bilhões de anos de existência da Terra, sua atmosfera era repleta de gases fatais, como: amônia, metanol e dióxido de carbono.
Então, tornou-se a função das plantas (inclusive a Chlorella) filtrá-los, possibilitando dessa forma, o surgimento da fauna e da flora.
Resistente à águas contaminadas com mercúrio, cádmio ou chumbo graças as suas inúmeras proteínas.
O interesse como fonte de alimento partiu, no período pós-guerra, por parte do Japão, que passava por um sério problema: deficiência alimentar.
Em 1951, a Fundação Rockefeller e o governo japonês apoiaram os estudos do Dr. Hiroshi Tamiya no Instituto Biológico Tokugawa, pioneiro no desenvolvimento da tecnologia de crescimento da Chlorella em larga escala.
Seis anos mais tarde, a organização chamada Japão Chlorella fundou um centro de pesquisa e o maior tanque do mundo foi construída.
Então, outra fundação, Japão Chlorella Associações, foi estabelecida com assistência financeira governamental.
O objetivo era comercializá-la como alimento. Mas, os planos foram adiados por dois anos porque o arroz, estava disponível em maior quantidade e menor custo.
Outro motivo era sua baixa digestibilidade e a sua melhora foi a chave para seu sucesso atual.
Embora sua célula estivesse naturalmente protegida por inúmeros nutrientes por bilhões de anos, foi provado ser esta compressão a desvantagem para o consumo humano.
O problema foi resolvido em 1975 quando uma patente descobriu que a quebra de sua parede celular rendia uma digestibilidade de mais de 80%.
Comprovou-se que ela contém uma surpreendente variedade de vitaminas, minerais e outros nutrientes.
Principais efeitos da clorela:
. Supre as deficiências de proteínas, vitaminas e minerais;
. Normaliza a digestão e a função intestinal;
. Estimula o crescimento e a recuperação dos tecidos;
. Estimula as funções cerebrais, principalmente em crianças;
. Reduz o envelhecimento precoce e a degeneração orgânica;
. Proporciona recuperação mais rápida de contusões, perdas de tecidos, fraturas e cirurgias;
. Fortalece o sistema imunológico;
. Protege contra agentes poluentes e tóxicos e radiações de diversos tipos, principalmente atômica e solar (raios ultravioleta);
. Ajuda na eliminação das toxinas retidas nos tecidos orgânicos (tipo ácido úrico, fenol, cadaverina, indol, escatrol, putrescina, nitrosaminas, benzopireno e outras, derivadas da alimentação industrializada);
. Previne doenças degenerativas como câncer, cardiopatias, diabetes, arteriosclerose, reumatismo;
. Auxilia o tratamento das infecções em geral - bacterianas, virais, por fungos;
. Auxilia o emagrecimento (para isso, deve ser ingerida uma hora antes das refeições)
Observação: a clorela e a espirulina têm propriedades similares, mas não são a mesma coisa.
A primeira é de água doce e tem efeitos superiores; a segunda é de água salgada.
quinta-feira, 5 de fevereiro de 2015
Alimentos importantes para a formação muscular
Proteínas
Quem faz atividade física regular, mas não é atleta, deve consumir 15% das calorias provenientes da proteína. Ingerir 1,7 grama de proteína por quilo de peso corporal - se você pesa 55 quilos, precisa de 93 gramas de proteína por dia ou cerca de 400 gramas de carne
vermelha.
Estudos mostram que acima de 1,78 grama de proteína não há aproveitamento do nutriente na formação da musculatura. Para um melhor aproveitamento dos nutrientes, fazer a refeição no máximo 30 minutos após o treino. Nesse intervalo, existe a chamada janela de absorção, em que os nutrientes são usados para a reposição, no fígado e nos músculos, do glicogênio, um tipo de carboidrato usado como fonte de energia para o crescimento muscular, mas que não é depositado sob a forma de gordura.
Isso significa que aquilo que você ingerir meia hora após os exercícios não vai se transformar em calorias extras. A proporção ideal é de 3 gramas de carboidratos para 1 grama de proteína. Para melhorar a absorção das proteínas, sugere-se acrescentar alimentos ricos nas vitaminas C e E, além de betacaroteno.
Ovo (com gema): a proteína perfeita
O ovo é o alimento com o mais alto valor biológico — uma espécie de medida da quantidade de proteína que um alimento é capaz de fornecer ao corpo. É verdade que a proteína da carne é mais eficiente para a construção muscular. Mas a gema, além da proteína, contém a vitamina B12, necessária para diminuir os níveis de gordura e ajudar na contração muscular.
Consuma ovos com gema, sem medo, mas não fritos, porque cada um tem 120 calorias. Embora a gema ainda tenha a má fama de aumentar o teor de colesterol do sangue, é a maior fonte conhecida de colina, substância que ajuda a dissolver essa gordura nas artérias.
Iogurte
O iogurte tem aminoácidos essenciais em altas porcentagens. Tome um ou dois potes de iogurte diariamente.
Sem açúcar ou adoçante é melhor, porque esses ingredientes diminuem a ação dos lactobacilos e também o teor de vitaminas do complexo B.
- decisivo no crescimento muscular, porque combina proteína e carboidrato em doses ideais
- um copo fornece 10% da nossa necessidade diária de proteína. A versão com frutas é ainda melhor, porque aumenta os níveis de insulina, uma das chaves para reduzir a perda proteica que costuma acontecer após o exercício.
- é uma boa fonte de cálcio, mineral importante para a contração muscular.
Carne vermelha: rainha da creatina
Esse aminoácido é produzido no fígado e nos rins. Sem ele, não há energia. As carnes, principalmente a vermelha, são o alimento número 1 em quantidade de creatina, essencial para a construção muscular. Contêm ferro, zinco, niacina (vitamina B3) e vitamina B12 — nutrientes cruciais para quem quer resultados. Cerca de 70% da massa muscular resulta da alimentação e do descanso, enquanto os outros 30% vêm dos exercícios de força.
Salmão: combustível do crescimento
Altamente proteico, tem grandes quantidades de ômega 3, uma gordura que ajuda na recuperação da massa muscular. Devido à ação anti-inflamatória, permite a assimilação de novas proteínas pelas fibras. Consuma três vezes por semana, mas lembre-se: uma posta ou um filé médio de salmão tem 150 calorias.
Para melhor aproveitar os nutrientes, prepare o peixe em baixa temperatura e evite cozinhar demais.
Azeite de oliva: o líquido da energia
A gordura monoinsaturada ômega 9 tem ação anticatabólica, ou seja, age contra inflamações, que provocam o desgaste e a fraqueza muscular. Cada colher tem 110 calorias.
Amêndoas: remédio para a massa muscular
Elas são uma das maiores fontes da vitamina E alfatocoferol, a forma mais bem absorvida pelo corpo e um potente antioxidante, que pode ajudar a prevenir os danos provocados pelos radicais livres após o treino. E quanto menos agressões praticadas pelos radicais livres, mais rapidamente seus músculos vão se recuperar. Consuma 15 unidades por dia, no lanche ou na salada - já que dão saciedade, coma cinco
amêndoas antes do almoço e outras cinco antes do jantar para aplacar a fome.
Água: um banho de força
Cerca de 80% da massa muscular é composta de água. Mesmo uma diminuição tão pequena quanto 2%, por transpiração ou falta de ingestão, pode prejudicar a perfomance. Um estudo realizado na Alemanha mostra que quanto mais desidratado seu corpo estiver, mais lentamente ele vai utilizar a proteína para construir músculos.A perda excessiva de água reduz o consumo máximo de oxigênio, fator importante
no desempenho físico. Um músculo com apenas 3% de desidratação, por exemplo, tem uma perda de 10% na força de contração e de 8% na velocidade de reação. Quando o músculo está desidratado, o cansaço chega rápido.
Mesmo em repouso durante 24 horas, você perde 1 litro de água — 400 mililitros pela respiração e 600 mililitros através da pele. Ao se exercitar, essa perda aumenta. Por isso, beba água antes, durante e depois do exercício. O ideal é beber pequenos goles a cada dez minutos. Se você esperar ficar com a boca seca, seus músculos já estarão sofrendo com a falta de água. A glicose (um derivado do
carboidrato também necessário para o ganho de massa muscular) só é incorporada ao músculo na
presença de água.
Para cada grama de glicose armazenada no músculo e no fígado, são necessários 3 miligramas de água. A água é o melhor solvente que existe, sendo que o pH é determinado através de uma escala universal graduada de 0 a 14, sendo 7 o ponto correspondente a neutralidade. Portanto, quando a água tem um pH inferior a 7, diz-se que é ácida, se é igual a 7, diz-se que é neutra e se é superior a 7, diz-se que a água é alcalina. Portanto, é importante saber que em condições de saúde o líquido intracelular e extracelular apresentam um pH que oscila entre 7,35 a 7,45, ou seja, levemente alcalino. Nosso organismo tende à alcalinidade, sendo que água saudável deve ser água alcalina - veja sobre isso na embalagem da água que você compra.
Café: estimulante imbatível
Para ter mais gás durante o exercício anaeróbico (que não usa o oxigênio), caso da musculação, o cafezinho é tiro e queda.
"A cafeína é uma substância ergogênica, ou seja, melhora o desempenho, a concentração e a disposição para malhar - o café aumenta o uso de gordura corporal para gerar energia. Beba de 30 a 60 minutos antes da atividade. Você pode tomar até dois cafés expressos ou, então, pedir ao seu médico que receite uma fórmula em cápsula.
Para quem sofre de úlcera ou algum tipo de doença cardíaca, a bebida é desaconselhada. Mesmo quem é saudável pode ter distúrbios como arritmias, gastrite, insônia e irritabilidade se ingerir a bebida em excesso - o excesso de cafeína do mate ou do chá verde pode alterar a absorção de minerais e vitaminas.
Assinar:
Postagens (Atom)
-
Pinguécula refere-se a uma elevação de coloração amarelada na junção da córnea com a esclera. Na verdade, a pinguécula é um tumor ocular be...
-
A gravidez foi fácil, o parto foi tranquilo. Era o primeiro bebê do casal, eles estavam empolgadíssimos. Porém, em dois meses, a alegria de ...
-
A dermatite ocre, ou dermatite de estase, é uma doença inflamatória de pele, caracterizada por múltiplas manchas marrom-amareladas, localiz...








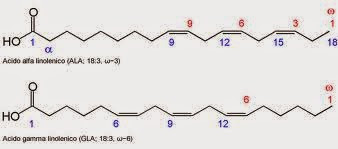












.jpg)

