Pesquisar este blog
sábado, 29 de novembro de 2014
Exelon
O exelon é a rivastigmina, um inibidor da acetilcolinesterase.
Os estudos feitos com a memória mostram que a acetilcolina é uma substância muito envolvida no processo de armazenamento e resgate das informações no cérebro.
A falta dessa substância prejudica as funções da memória.
Essa medicação, por inibir a enzima que degrada a acetilcolina, permite que ela permaneça em níveis mais elevados, melhorando a performance mental.
Não há indícios de que atue como revigorante da memória para pessoas sem problemas mentais.
A dose inicial normalmente é iniciada com 1,5 mg duas vezes ao dia, sendo lentamente elevada (intervalo de 2 semanas) até 12mg por dia, distribuídas ao longo do dia.
A cápsula não deve ser aberta, esse procedimento é feito muitas vezes para facilitar a ingesta da medicação, mas isso pode comprometer a eficácia.
Os efeitos colaterais costumam ceder com a redução da dose.Pode-se manter a dose esperando até o organismo se acostumar ao remédio.
Os efeitos colaterais mais comuns são: náuseas, vômitos, dor abdominal, perda de apetite, agitação, insônia ou sonolência, tonteiras, cefaléia.
Poucos pacientes precisam interromper o exelon por intolerância à medicação.
Como não há muitas medicações disponíveis para as demências, os médicos podem sentir-se tentados a prescrevê-los para qualquer diagnóstico de demência, o que não é recomendável.
A demência multi-infarto, o segundo tipo mais freqüente de demência, não costuma melhorar com o exelon.
Por outro lado esses pacientes estão mais sujeitos a terem convulsões devido aos problemas cerebrais, o que pode ser agravado pelo exelon.
sexta-feira, 28 de novembro de 2014
Vacina Salk
A vacina Salk contra a poliomielite (paralisia infantil) é feita de vírus inativados, para aplicação intramuscular ou subcutânea.
Em crianças pequenas geralmente é aplicada na região glútea ou na região anterolateral superior da coxa e em crianças maiores ou adultos na região do músculo deltoide.
A primeira e segunda doses devem ser aplicadas aos 2 e 4 meses de idade, respectivamente, e a terceira dose entre 6 e 12 meses após a segunda dose.
No Brasil, o Ministério da Saúde vai substituir gradualmente a gotinha Sabin (vírus vivo atenuado) pela injeção Salk (vírus morto) nas campanhas de vacinação.
Essa vacina foi desenvolvida pelo médico norte-americano Jonas Salk em 1954 e desde 2000 é a única vacina contra poliomielite utilizada nos Estados Unidos.
A paralisia infantil ou poliomielite (polio = cinzenta; mielos = medula, ite = sufixo que indica inflamação) é resultante de uma infecção viral que afeta principalmente crianças pequenas, mas que pode também acometer adultos.
Quando ataca o sistema nervoso, essa infecção pode causar paralisias musculares e deformidades no corpo.
Em alguns casos a infecção pelo vírus pode ser mortal, embora a maioria das pessoas infectadas não apresente sintomas, mas continue contaminando outras pessoas.
Graças à simplicidade das vacinas atualmente existentes (Salk - 1955; Sabin - 1962) e às eficientes campanhas de vacinação, a paralisia infantil quase foi erradicada em todo o mundo, embora ainda seja comum em certos países da África e da Ásia.
Há tempos atrás, anteriormente às vacinas, os hospitais pediátricos viviam repletos de casos graves, muitas vezes dependendo de recursos mecânicos para sobreviver, sobretudo os chamados “pulmões de aço”, recurso a que muitas crianças lúcidas se viam presas para poderem respirar.
A vacina Salk pode ser aplicada a pacientes imunodeficientes em geral, a contatos domiciliares de indivíduo imunodeficientes e para fazer a profilaxia da poliomielite em crianças sadias.
Ambas as vacinas existentes contra a poliomielite, a Salk (injetável) e a Sabin (“gotinha”) são igualmente eficazes.
A Salk oferece proteção de 85 a 100% após duas doses e 100% após as três doses.
Os adultos não vacinados, quando viajarem para áreas de risco, devem receber pelo menos as duas primeiras doses da vacina Salk.
Existem duas vacinas contra a poliomielite: a vacina Salk, de vírus inativados, e a vacina Sabin, de vírus atenuados.
A vacina Salk tem sobre a vacina Sabin a vantagem de não gerar cepas mutantes do vírus e é, portanto, sem risco de causar a paralisia, podendo ser usada com segurança em imunodeficientes.
As principais desvantagens da vacina Salk em relação à vacina Sabin reside no fato de ela ser injetável e de custo mais elevado.
Os efeitos colaterais da vacina Salk são muito raros e de pouca significação.
Podem ocorrer eritema e endurecimento no local da aplicação e algum grau de dor dentro de 48 horas após a aplicação. Têm sido descritos também sonolência, choro e diminuição do apetite.
quinta-feira, 27 de novembro de 2014
Verapamil e sua ação no distúrbio bipolar
O verapamil é um remédio usado para tratar hipertensão arterial, mas, casualmente, foi detectada sua eficácia em pacientes com exaltação do humor (mania), sendo portanto útil para o transtorno afetivo bipolar (antiga PMD).
Essa medicação pode ser especialmente útil para tratar os pacientes psiquiátricos com o distúrbio acima e que sejam ao mesmo tempo hipertensos; assim seria possível, em tese, tratar dois problemas médicos com uma só medicação.
O principal inconveniente com a dilacoron é o fato de não poder ser usado junto com o lítio, o principal remédio para o tratamento do transtorno afetivo bipolar.
Este fato limita muito o uso do dilacoron.
Tem ação sobre o sistema cardiovascular, proporcionando dilatação das artérias com conseqüente redução da pressão arterial; é usado, por isso, para tratar também pacientes com dor no peito (por falha do coração) e certos tipos de arritmias cardíacas.
Os principais efeitos colaterais são tonteiras, redução do ritmo cardíaco, enjôo, dores de cabeça.
quarta-feira, 26 de novembro de 2014
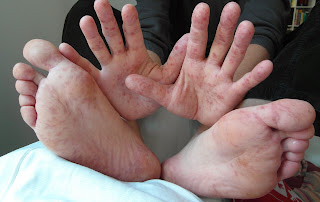
Síndrome mão-pé-boca
A síndrome mão-pé-boca é uma condição mórbida altamente contagiosa que cria lesões nesses locais.
É mais frequente em crianças de menos de cinco anos de idade, embora possa afetar adultos.
Tem esse nome justamente porque as lesões que acarreta localizam-se nos pés, mãos e interior da garganta.
A síndrome mão-pé-boca é causada por um enterovírus, o vírus Coxsackie.
A transmissão se dá pelas mãos sujas ou por alimentos mal lavados ou mal cozidos que tiveram contato com fezes contaminadas e também por meio das gotículas espalhadas por meio da tosse, espirros e saliva.
Outra forma de contágio é o contato direto com as bolhas estouradas.
Esta síndrome aumenta sua incidência no outono-inverno, por conta da imunidade ser mais baixa nesse período do ano.
Usualmente o período de incubação, que vai desde a contaminação pelo vírus até o aparecimento dos sintomas, é de quatro a seis dias.
Normalmente a síndrome começa com febre (38-39°C), embora alguns casos possam ocorrer sem febre. A criança apresenta aftas dolorosas e gânglios aumentados no pescoço.
A seguir, surge nos pés e nas mãos uma infecção moderada sob a forma de pequenas bolhas não pruriginosas e não dolorosas, de cor acinzentada com base avermelhada.
Essas lesões podem aparecer também na área da fralda (coxas e nádegas) e eventualmente podem coçar.
Em geral, regridem juntamente com a febre, entre cinco e sete dias, mas as bolhas na boca podem permanecer até quatro semanas.
É comum que a criança também sofra de dores de cabeça e acentuada inapetência.
Na maioria das vezes não é preciso realizar exames complementares para diagnosticar a síndrome mão-pé-boca porque o quadro é bem típico, mas o médico pode solicitar um exame sorológico (no sangue) para o vírus Coxsackie ou detecção do enterovírus 71 (vírus Coxsackie) em exame de fezes.
O tratamento da síndrome mão-pé-boca é eminentemente sintomático e deve incluir todas as medidas utilizadas no tratamento de outras viroses: repouso, alimentação leve e ingestão aumentada de líquidos.
Bochechar com água e sal ajuda a aliviar a dor da boca.
O quadro clínico é autolimitado e melhora espontaneamente com as defesas do organismo.
A febre pode ser controlada pelos antitérmicos e se as lesões da boca comprometem muito a ingesta de líquidos pode ser necessária hidratação endovenosa.
Medicamentos anti-inflamatórios e antivirais podem ser utilizados, mas são de pequena efetividade.
Pode-se usar também antipruriginosos, se necessário.
A prevenção consiste em lavar bem as mãos e alimentos a serem consumidos.
A criança não deve ir à escola, creche ou a outros lugares de aglomeração infantil durante a doença para não contaminar outras crianças.
Depois de se contrair esta doença, fica-se imune para toda a vida.
terça-feira, 25 de novembro de 2014
Nojo
Nojo e desgosto são emoções que não gostamos de sentir, de verdade!
Entretanto, ambas têm suas funções, como por exemplo, ser capaz de identificar um alimento como desagradável e evitar sua ingestão, minimizando riscos para a saúde!
É o mesmo recurso cognitivo utilizado para qualificar pessoas, situações e até mesmo atitudes como sendo "desgostosas" e até mesmo revoltantes.
A expressão facial de nojo, de repulsa, é inconfundível!
Veja a imagem acima...
Estas conquistas do Ser humano estão sendo executadas a cargo de uma estrutura que faz parte do córtex cerebral, chamada ínsula (veja abaixo).
Ela "monitora" os estados internos do organismo.
Passa pelo que sentimos como um "aperto no peito", tensão muscular e sobre nossas cólicas intestinais, por exemplo.
Dor de barriga, enjôo, dor de cabeça, e todos os mal-estares que resultam de alterações não desejáveis no corpo são conduzidos à atenção do restante do cérebro pela ínsula, que recebe das vísceras as informações imediatas sobre o estado destas e permite que se tome providêndias o mais rápido possível, para reduzir riscos para a saúde.
Ela é uma das primeiras estruturas a indicar quando algo que está na boca não presta e tratar de disparar respostas necessárias, como a careta com a língua para fora, que até recém-nascidos fazem.
Além de sinalizar qualdo algo não vai bem no corpo, a ínsula é capaz de associar à sensação física um registro de sua causa.
Se o alimento fica mal digerido no estômago, seus odores podem ser detectados no ar exalado, dentro do nariz e da boca e levados ao conhecimento da ínsula que os associa ao mal-estar.
Feita a associação, basta o cheiro de mais alimento daquele tipo para que se sinta desconforto.
É um recurso excelente para defender o organismo de mais agressões!
Até o desgosto figurativo que se pode sentir de situações ou mesmo de pessoas é, na verdade, uma repulsa que sentimos por situações que podem nos colocar em risco.
É uma forma de nojo!
Então entendemos que o nojo tem seu lado bom: evitar situações desagradáveis para o organismo e para a Vida!
segunda-feira, 24 de novembro de 2014
Libido
Pesquisa divulgada no ano passado pela Secretaria de Estado da Saúde de São Paulo por meio do Cresex (Centro de Referência e Especialização em Sexologia) do Hospital Pérola Byington revela que 48,5% das mulheres que procuram ajuda médica por conta de disfunções sexuais sofrem de falta ou diminuição do desejo sexual, dor durante as relações sexuais ou dificuldade para atingir o orgasmo.
A pesquisa com 455 mulheres também mostrou que apenas 13% dos casos têm origem orgânica, a imensa minoria, portanto.
Descontados os problemas físicos que podem levar às disfunções sexuais, podemos pensar em alguns aspectos socioculturais que afetam a sexualidade feminina.
Em primeiro lugar, precisamos considerar que as meninas aprendem a repreender a sexualidade desde pequenas.
Enquanto aceitamos e até incentivamos a masturbação e a curiosidade sexual masculina, ensinamos as meninas a se resguardarem, a não expressarem sua sexualidade.
Elas, portanto, se tornam mulheres que desconhecem o próprio corpo e todo o prazer que ele pode lhes proporcionar.
Depois que cresce, a mulher é incentivada a se casar e procriar.
Dentro da família assume, na maioria das vezes, o papel de cuidadora, responsável pelo bem-estar de todos.
Exatamente como nossas avós, com a diferença que muitas ainda têm de trabalhar fora.
A mulher, cansada, passa a enxergar o parceiro que costumava atrai-la tempos atrás como parte das suas obrigações.
Uma visão nada sensual.
Os homens também em geral têm pouca paciência e habilidade para despertar o prazer feminino.
Muitas vezes parecem esquecer que a relação sexual envolve, nesse caso, duas pessoas e que uma é bem diferente deles.
As revistas e programas femininos só aumentam a sensação de culpa ao dizerem que é preciso ser criativa para “apimentar” a relação.
Como se para ser criativo não fosse preciso sentir desejo sexual e não vice-versa.
Como abrir espaço para o desejo?
Antes de tudo, é preciso se livrar da culpa e sentir-se merecedora do prazer sexual.
É necessário dissociar a relação conjugal da vida cotidiana, tentar ver o homem como parceiro de fato na busca pelo que lhe agrada e, se preciso, buscar ajuda profissional.
Assumir toda a responsabilidade por uma vida sexual pouco satisfatória é supor, erroneamente, que o sexo é algo dissociado das outras áreas da vida.
sábado, 22 de novembro de 2014
Psicanálise
Psicanálise é um campo clínico e de investigação teórica da psique humana independente da Psicologia, que tem origem na Medicina, desenvolvido por Sigmund Freud, médico que se formou em 1881, pela Uiversidade de Viena, trabalhou no Hospital Geral de Viena e teve contato com o neurologista francês Jean Martin Charcot, que lhe mostrou o uso da hipnose.
Freud, médico neurologista austríaco, propôs este método para a compreensão e análise do homem, compreendido enquanto sujeito do inconsciente, abrangendo três áreas:
um método de investigação da mente e seu funcionamento;
um sistema teórico sobre a vivência e o comportamento humano;
um método de tratamento psicoterapêutico.3
Essencialmente é uma teoria da personalidade e um procedimento de psicoterapia; a psicanálise influenciou muitas outras correntes de pensamento e disciplinas das ciências humanas, gerando uma base teórica para uma forma de compreensão da ética, da moralidade e da cultura humana.4
Em linguagem comum, o termo "psicanálise" é muitas vezes usado como sinônimo de "psicoterapia" ou mesmo de "psicologia".
Em linguagem mais própria, no entanto, psicologia refere-se à ciência que estuda o comportamento e os processos mentais, psicoterapia ao uso clínico do conhecimento obtido por ela, ou seja, ao trabalho terapêutico baseado no corpo teórico da psicologia como um todo, e psicanálise refere-se à forma de psicoterapia baseada nas teorias oriundas do trabalho de Sigmund Freud; psicanálise é, assim, um termo mais específico, sendo uma entre muitas outras formas de psicoterapia.
sexta-feira, 21 de novembro de 2014
Miosites
Miosite é uma miopatia inflamatória, uma inflamação de um músculo ou de um grupo muscular.
Ela pode afetar qualquer região do corpo e causar a degeneração progressiva dos tecidos musculares, afetando também as artérias e demais vasos sanguíneos.
Como em geral atinge simultaneamente vários músculos, é também chamada polimiosite e no caso de afetar também a pele, dermatomiosite.
Há desde formas simples, pós-virais, que remitem sem sequelas, até outra graves, como a Miosite Ossificante Progressiva, que leva a uma total incapacitação ou mesmo à morte do paciente.
A miosite é uma inflamação dos músculos devido a um trauma, infecção bacteriana ou virótica, doença autoimune, certos medicamentos ou mesmo a esforços físicos excessivos. Acredita-se que, além desses fatores, haja também uma predisposição genética para a doença.
Ela incide mais em mulheres que em homens, numa proporção de 3:1.
Os músculos tornam-se fracos e não conseguem desempenhar os movimentos que lhes são próprios: subir escadas, levantar os braços, ficar de pé, caminhar, levantar de uma cadeira, etc.
Esses atos se tornam difíceis muito mais pela fraqueza muscular que pela dor. Em alguns casos, até mesmo os atos de engolir e respirar ficam difíceis.
Alguns dos sintomas menos graves de miosite são perda de peso, dor muscular e rigidez, febre, irritação, perda de voz ou voz anasalada, etc.
Além das queixas de dor, fraqueza muscular e quedas, deve ser feito um exame físico detalhado.
O exame de sangue poderá mostrar alteração nas enzimas produzidas nos músculos; o eletroneuromiograma avaliará a atividade elétrica muscular; uma biópsia do músculo afetado fará a análise e realizará um diagnóstico definitivo.
Alguns exames de imagens (radiografia, tomografia computadorizada, ressonância magnética ou eletromiografia) podem ajudar na avaliação das consequências da miosite.
Grande parte das miosites não tem cura, mas os sintomas da doença podem ser tratados sintomaticamente (imunossupressores, corticosteroides, anti-inflamatórios, terapia física, reabilitação, etc.) e o indivíduo poderá levar uma vida aparentemente normal.
O tratamento poderá variar de pessoa para pessoa, de acordo com o quadro clínico, e numa mesma pessoa pode mudar ao longo do tempo. Nas crianças pode haver uma forma benigna, autolimitada, pós-viral, de início agudo e evolução rápida.
Outras vezes, principalmente na criança, o quadro pode ser de evolução lenta e aparecerem, após algum tempo, calcificações nos músculos e tecidos abaixo da pele.
quinta-feira, 20 de novembro de 2014
Úlceras do aparelho digestório
A úlcera é uma ferida que pode ocorrer em diversas partes do organismo, como na pele e no cólon (colite ulcerativa), por exemplo.
Quando se fala em úlcera, porém, quase sempre as pessoas se referem às úlceras pépticas, isto é, às úlceras gástricas que surgem no estômago, às úlceras do duodeno, na junção do estômago com o intestino delgado, e mesmo às do esôfago que são mais raras.
Os ácidos estomacais, especialmente o clorídrico, são muito fortes.
Num estômago normal e saudável, sua ação restringe-se somente aos alimentos, mas, em determinadas situações, eles podem atacar o revestimento do trato digestivo e provocar o aparecimento de uma úlcera que destrói a parede estomacal e do duodeno.
Estudos epidemiológicos mostraram que as úlceras podem atingir diferentes grupos étnicos, independentemente da idade, do sexo ou da ocupação profissional.
Causas
* Histórico familiar – fatores genéticos podem justificar o aparecimento de úlceras pépticas;
* Bactéria Helicobacter pylori – esse micro-organismo pode atacar a parede estomacal de pessoas com predisposição para a doença. Erradicada a infecção, a úlcera tende a desaparecer;
* Aspirina e anti-inflamatórios: o uso constante desses medicamentos pode provocar o aparecimento de úlceras;
* Estresse: o estresse, além de outros efeitos prejudiciais, pode estimular a secreção de ácidos que atacam o revestimento do estômago e do duodeno.
O principal exame para diagnosticar úlceras é a endoscopia, exame realizado sob sedação que permite visualizar diretamente o esôfago, o estômago e o duodeno.
Raios X e análise dos ácidos gástricos são métodos úteis em certos casos, mas pouco empregados atualmente.
Os sinais e sintomas mais comuns são:
* Sensação de dor e/ou queimação na área entre o esterno e o umbigo que se manifesta especialmente com o estômago vazio, pois a ausência de alimentos para digerir permite que os ácidos irritem a ferida;
* Dor que desperta o paciente à noite e tende a desaparecer com a ingestão de alimentos ou antiácidos;
* Dor característica da úlcera do duodeno que desaparece com a alimentação reaparecendo depois (ritmo dói-come-passa-dói-come-passa-dói) ;
* Vômitos com sinais de sangue;
* Fezes escurecidas ou avermelhadas que indicam a presença de sangue.
Para tentar reduzir as chances de desenvolvê-las, orienta-se o seguinte:
* Anos atrás, acreditava-se que uma dieta leve, à base de leite, com pouca fibra e poucos temperos, era eficiente para o controle da úlcera. Hoje está provado que essa indicação não procede. No entanto, se você tem úlcera ou predisposição para desenvolvê-la, alguns cuidados podem ajudá-lo a controlar as crises:
* Não fume. Fumantes estão mais propensos a desenvolver úlceras;
* Faça refeições menores, mais leves e mais próximas umas das outras. Isso ajuda a diminuir a dor e a queimação;
* Evite chá, café, refrigerantes e bebidas alcoólicas, substâncias que estimulam a produção de ácidos;
* Suspenda o uso de aspirina e anti-inflamatórios. Converse com seu médico que irá indicar medicamentos menos prejudiciais à mucosa estomacal, antiácidos que podem ajudar a diminuir os sintomas ou antibióticos, no caso de infecção por Helicobacter pylori;
* Procure controlar, na medida do possível, o nível de estresse a que está exposto.
* Não se automedique.
Procure imediatamente assistência médica:
* se notar presença de sangue no vômito ou nas fezes;
* se sentir dor abdominal repentina e incessante, sinal de que a úlcera pode ter perfurado a parede gástrica ou do duodeno.
quarta-feira, 19 de novembro de 2014
Fraturas faciais
As fraturas da pirâmide nasal são muito freqüentes, e aproximadamente 39% das fraturas maxilo-faciais são nasais.
O trauma nasal é o terceiro em incidência, atrás do trauma de clavícula e de pulso.
O pico de incidência é dos 15 a 25 anos de idade e há uma predominância de casos do sexo masculino de 2:1.
Dentre as etiologias destacam-se os esportes tais como o Rugby, artes marciais e boxe, seguidos de acidentes automobilísticos (geralmente as mais graves) e finalmente por causa profissional.
As crianças apresentam fratura nasal geralmente por acidentes domésticos, podendo ocorrer fraturas nasais em partos, por força na expulsão ou pelo uso de fórceps (6 a 10%).
Muitas fraturas dos ossos do nariz como do septo nasal passam desapercebidas no primeiro atendimento ao paciente traumatizado, necessitando de procedimento cirúrgico posteriormente (septoplastia), para correção da obstrução nasal ou da estética nasal.
Em todo sangramento nasal severo proveniente de trauma facial deve-se suspeitar de fratura nasal.
Um entendimento inadequado da fisiopatologia do trauma nasal é responsável pelo alto índice de falha no seu tratamento. Os tipos de fraturas nasais e suas seqüelas dependem de alguns fatores:
1- Idade do paciente (flexibilidade das estruturas);
2- Intensidade e direção da força aplicada;
3- Natureza do instrumento causador do trauma.
Lesões comuns de tecidos moles incluem laceração, equimoses e hematomas do nariz externo, assim como interno. Lesões ósseas correspondem a fraturas (cominutiva é mais comum em pacientes idosos), desvios (mais comum em crianças), fraturas-desvios.
Os impactos laterais provocam mais fraturas que os frontais. A pirâmide óssea nasal fratura mais freqüentemente em zonas fracas estruturais do osso.
Para Converse e Kazajian, 80% das fraturas ocorrem nas regiões de junção maxilar - osso próprio nasal e ramo ascendente do osso maxilar.
Os ossos nasais são espessos e rígidos em sua junção com o frontal e mais delgados na sua porção inferior, na articulação com as cartilagens laterais superiores.
Assim, a maioria das fraturas ocorre na porção inferior dos ossos nasais.
O septo nasal ósseo é freqüentemente fraturado na junção condro-óssea que delimita a porção cartilaginosa móvel anterior com a porção óssea e fixa.
Em casos severos é comum o acometimento de outros ossos como frontal, etmoidal e orbital.
A parede medial da órbita pode estar acometida, atingindo o reto medial, ocasionando enoftalmo (que pode ocorrer também por fratura do assoalho da órbita associada e neste caso lembrar a possibilidade de Lefort I, II, ou III).
Fraturas em placa cribiforme podem associar-se com rinoliquorrréia (LCR), perda da função olfatória e trauma cerebral.
As fraturas por impacto frontal variam desde lesões leves, acometendo a margem inferior dos ossos nasais ou fratura isolada do osso próprio, até mais graves (achatando o esqueleto nasal).
As fraturas por este tipo de impacto são menos freqüentes que as laterais devido à elasticidade da cartilagem septal que pode "abaixar" sem se romper.
A formação do nariz em "abóbada" com um pilar medial septal confere grande "solidez" contra a onda de choque.
Um choque frontal violento pode provocar uma fratura septal vertical da extremidade anterior do osso próprio do nariz à espinha do maxilar (fratura de Chevalet).
A borda posterior do fragmento anterior quadrangular desvia para a fossa nasal, de forma que o pequeno fragmento posterior do mesmo fique contíguo ao osso fixo.
Pode ainda ocorrer fratura da espinha do frontal, perdendo sua característica compacta, com deposição de várias estruturas ósseas nas fossas nasais (fratura cominutiva da pirâmide nasal).
A disjunção órbito-nasal isola três fragmentos por vezes assimétricos: um fragmento mediano correspondendo ao osso próprio nasal que impacta atrás das FFNN; dois fragmentos laterais que desviam ou para trás ou para frente.
Ocorrendo rompimento dos ligamentos palpebrais internos observa-se distopia cantal.
Há tendência de eversão palpebral inferior por relaxamento da tensão do m. orbicular e um desarranjo funcional do aparelho lacrimal.
Se houver desvios, estes serão naso-frontal ou órbito-naso-frontal; o esqueleto nasal impacta no etmóide, podendo atingir até a base anterior do crânio.
Os choques laterais acometem ramo nasal maxilar e osso próprio do nariz que absorvem pouco a onda do impacto e se fraturam facilmente, sendo que no trauma lateral mais fraco somente o osso nasal ipsilateral pode fraturar.
Em trauma lateral ou ântero-lateral mais intenso o septo fratura e desvia, podendo acometer também o osso nasal contra-lateral.
As linhas de fratura septal costumam ser verticais anteriormente e horizontais quando posteriores, com a extremidade anterior do septo desviando em relação à columela ocupando a fossa nasal (FN) de um lado, e a extremidade posterior tendendo a ocupar a FN oposta, causando obstrução nasal.
Algumas fraturas septais que deformam o nariz às vezes produzem fragmentos que ficam retidos não podendo ser reduzidas através de técnicas fechadas. Se houver disjunção condro-óssea ocorre deformidade do esqueleto externo.
Durante o processo de cicatrização após fratura nasal, devido à fibrose do septo, este pode sofrer torção de maneiras variadas, assumindo
formato de “S”, “C” ou formação de esporão.
Em casos de fraturas perinatais a deformação nasal é em sentido inverso ao da rotação da cabeça.
A redução imediata nestes casos é imperativa. Especula-se que estas devem ser a causa mais freqüente de deformação da pirâmide nasal e de septo aparentemente espontâneas.
terça-feira, 18 de novembro de 2014
Fratura de Monteggia
A fratura de Monteggia é uma fratura da ulna que afeta a articulação com o rádio.
Mais precisamente, é uma fratura do terço proximal da ulna com deslocamento da cabeça do rádio.
Recebe o nome em homenagem a Giovanni Battista Monteggia.
Esta lesão caracteriza-se por uma fratura do terço superior da ulna e uma luxação da articulação radioulnar (em alguns casos pode ocorrer lesão do ligamento anular).
Na criança geralmente é indicada terapia conservadora, que consiste em redução fechada e imobilização.
Em adultos, a fratura geralmente é tratada cirurgicamente, com redução aberta e fixação interna (com metal).
segunda-feira, 17 de novembro de 2014
Fratura de escafoide
As fraturas do escafoide ocorrem na maioria das vezes em acidentes com a mão dorsifletida, como em quedas ao solo com a mão espalmada ou por golpes de objetos pesados nesta posição, como por exemplo em goleiros no futebol de salão.
Quando as fraturas ocorrem em acidentes de impacto menor, como nas quedas ao solo, o indivíduo refere dor discreta no punho no dorso no lado radial (dor no dorso do escafoide ou na tabaqueira anatômica).
Os paciente podem referir, ainda, dor à compressão longitudinal do polegar.
A estes sintomas na fase inicial do atendimento é imputada sensibilidade de 100%.
No entanto, a dor tende a desaparecer espontaneamente em poucos dias, mesmo na presença de fraturas.
Muitas vezes a fratura não é vista em radiografias iniciais, por isso há necessidade de uso de exames de tomografia computadorizada ou ressonância magnética (RMN) para sua detecção imediata ou a realização sistemática de radiografias com três e seis semanas para comprovar a ausência de fratura.
O escafoide é um osso muito solicitado mecanicamente, pois liga a primeira fileira de ossos do carpo a segunda fileira.
Quando ocorre a sua fratura, instala-se instabilidade do carpo, com consequente desarranjo entre os ossos desta região.
O seu fragmento proximal (junto ao rádio) desvia-se junto com o osso semilunar em direção ao lado dorsal da mão, enquanto que o seu fragmento distal (junto com os ossos trapézio e trapezóide) gira para o lado palmar da mão.
O afastamento dos dois fragmentos do escafoide impede a sua consolidação podendo instalar-se uma condição denominada pseudartrose ("falsa articulação").
Complicações:
A necrose avascular é uma complicação comum da fratura do escafoide; ela ocorre em função da irrigação sanguínea pobre, de artéria única que pode ser rompida na fratura; característica deste osso.
O risco de necrose avascular depende da localização da fratura.
Fraturas no 1/3 proximal possuem uma maior incidência de necrose avascular.
Fraturas no 1/3 médio possuem risco moderado.
Fraturas no 1/3 distal são raramente complicadas por necrose avascular.
O paciente precisará usar aparelho gessado no braço, incluindo o polegar, podendo ou não chegar acima do cotovelo, por pelo menos 12 semanas.
Às vezes a calcificação pode não ocorrer e os fragmentos do osso não se consolidam.
Nesses casos, a cirurgia é indicada.
No caso da necrose avascular, quando alguma parte do osso “morre” pela falta de irrigação sanguínea a cirurgia também é indicada, para ser retirado este fragmento do osso, ou colocado enxerto e osteossíntese.
Após a retirada do gesso, habitualmente o paciente é encaminhado à fisioterapia, para reabilitação funcional.
O objetivo da reabilitação é que o retorno do paciente ao esporte ou à atividade aconteça o mais breve e seguramente possível.
O retorno precoce poderá agravar a lesão, o que pode levar a um dano permanente.
Todos se recuperam de lesões em velocidades diferentes e, por isso, para retornar ao esporte ou à atividade, não existe um tempo exato, mas quanto antes o médico for consultado, melhor.
O retorno ao esporte acontecerá, seguramente, quando o paciente:
• Tiver movimentação do punho ativa, livre e sem dor.
• Tiver recuperado a força, comparada ao outro braço.
• Não apresentar dor durantes atividades manuais.
sábado, 15 de novembro de 2014
Estazolan
O estazolam é uma medicação com curto tempo de ação sem metabólitos ativos o que permite uma utilização por tempo restrito como se deseja de uma medicação que ajude a dormir sem sedar durante o dia.
Além da indução ao sono (efeito hipnótico) nada mais se desejaria dessa medicação.
Portanto, é uma medicação altamente indicada para o tratamento auxiliar dos distúrbios do sono, como a insônia.
Efeitos colaterais: todos os demais efeitos como tonteiras, cansaço ou descoordenação motora.
Pode ser usada para menores de 15 anos de idade, mas não foi suficientemente estudada para idosos embora não haja contra-indicações, desde já, para o uso na terceira idade
A dose deve ser ajustada de acordo com a necessidade de cada pessoa, iniciando-se pela dose mais baixa, e sendo gradualmente elevada até se obter o resultado desejado; assim a dose de início deve ser 0,5 ou 1mg via oral.
Para pessoas que já fizeram uso de outros hipnóticos sem sucesso a dose de início pode ser maior para não se perder tempo
sexta-feira, 14 de novembro de 2014
Toxina botulínica (Botox) e a hiperidrose
A toxina botulínica, mais conhecida pelo nome comercial de "Botox", vem sendo utilizada para mais uma finalidade terapêutica.
Além do seu uso em oftalmologia, para tratamento de contrações musculares involuntárias e do uso em cosmiatria para o tratamento das rugas dinâmicas, a toxina oferece uma boa opção de tratamento para aquelas pessoas que apresentam excesso de suor, a hiperidrose.
A hiperidrose pode ocorrer nas axilas e também nas palmas das mãos e entre suas causas mais frequentes estão os estímulos emocionais (hiperidrose emocional) ou uma maior sensibilidade dos centros reguladores de temperatura.
A alteração pode ser bastante constrangedora em algumas situações, com implicações na vida social e profissional das pessoas afetadas.
A substância é aplicada através de injeções na pele da região axilar ou das palmas das mãos, com intervalos de cerca de 1 a 2cm entre cada aplicação, nas áreas onde a produção de suor é mais intensa.
O efeito máximo ocorre em cerca de 2 semanas e o tratamento apresenta boa eficácia, com interrupção da sudorese na área tratada. A duração do efeito pode chegar até a 8 meses, quando é necessário reaplicar a toxina. Alguns pacientes referem só sentir necessidade de uma nova aplicação a cada 12 meses.
Em relação a efeitos adversos, na região axilar, eles praticamente não ocorrem e o principal obstáculo ao seu uso ainda é o alto custo da toxina botulínica, pois o tratamento exige uma grande quantidade da substância.
Nas palmas das mãos, os principais inconvenientes são o fato da aplicação ser bastante dolorosa e a possibilidade de ocorrer diminuição da força muscular.
Colaboração: Dr. Roberto Barbosa Lima
quinta-feira, 13 de novembro de 2014
Perfuração intestinal
Perfuração intestinal é um rompimento da parede do intestino grosso ou delgado, geralmente com extravasamento do conteúdo intestinal para dentro da cavidade abdominal.
Trata-se de uma eventualidade rara, mas grave, ocorrendo apenas em 1% a 3% dos pacientes com doenças inflamatórias do intestino.
A perfuração intestinal pode ser a primeira manifestação de uma doença e ocorrer antes que o paciente saiba que a tem.
A perfuração intestinal pode ser causada por muitas doenças diferentes, tais como diverticulite, apendicite, doença de Crohn, colite ulcerativa, cálculo ou infecção biliar, outras infecções, úlcera gastrointestinal, isquemias, ingestão de corpos estranhos, câncer, trauma, lesões de radiação, etc.
A perfuração do intestino pode também ter causa iatrogênica, causada por um procedimento médico endoscópico como colonoscopias, enemas ou inserção de corpo estranho, mas esse é um evento raro.
Havendo perfuração intestinal, o conteúdo do intestino pode extravasar para a cavidade abdominal, o que possibilita que bactérias do interior dos intestinos causem uma peritonite, abscessos ou até uma septicemia (infecção generalizada) e, eventualmente, a morte.
Pode, ainda, causar complicações em outros órgãos e diminuição da absorção dos nutrientes.
Mesmo se vazar apenas ar, o problema já pode ser muito sério.
Na perfuração duodenal os sintomas podem se estabelecer mais lentamente, porque a maior parte do duodeno é retroperitoneal e o conteúdo intestinal, por conseguinte, não vaza diretamente para a cavidade abdominal.
Em geral, a perfuração intestinal apresenta sintomas agudos muito severos que incluem dor abdominal intensa à palpação, que se agrava rapidamente, distensão abdominal, febre alta, náuseas e vômitos, calafrios, hemorragia e taquicardia.
A dor das perfurações intestinais também pode se localizar no quadril ou na virilha.
O extravasamento de conteúdo intestinal pode levar à peritonite, à formação de um abscesso intra-abdominal ou a uma grave septicemia.
Se esta condição não for tratada, pode causar danos graves e até a morte.
A história clínica e o exame físico podem levantar a suspeita de perfuração intestinal.
Uma radiografia contrastada ou tomografia computadorizada de abdômen pode ajudar no diagnóstico e determinar o local da perfuração.
Ambas permitem ver ar livre na cavidade abdominal ou peritoneal e extravasamento do contraste.
Haverá necessidade de uma cirurgia, para fazer-se a sutura ou ressecção da parte perfurada, mas ela dependerá da gravidade da situação e do estado do paciente.
Uma perfuração duodenal retroperitoneal pode ser conservadora e não requerer cirurgia, caso seja de pequena monta e não houver extravasamento de fezes.
O tratamento consiste de terapia de suporte, nutrição parenteral, drenagem do assoalho pélvico e, se necessário, antibioticoterapia de largo espectro.
Em alguns casos pode ser necessário criar temporariamente, por algumas semanas, uma ostomia (abertura do tubo digestivo para o meio externo, através de uma fístula), permitindo que o conteúdo intestinal possa esvaziar-se dentro de um saco ligado à pele.
Quase sempre as cirurgias terão caráter emergencial, mas em alguns casos elas poderão ser planejadas com algum tempo.
A infecção é sempre uma situação grave e a formação de peritonite, abscesso intra-abdominal e septicemia são as complicações principais da perfuração intestinal.
quarta-feira, 12 de novembro de 2014
Cuidados com a pele no verão
Aproveite o melhor do sol protegendo sua pele!
O sol é o principal responsável pelo envelhecimento da pele e pelo surgimento do câncer. Especialmente durante o verão, devido às férias, ficamos mais tempo ao ar livre e expostos ao sol, aumentando o risco de queimaduras solares. Exatamente nesta época, o ultravioleta B, principal causador do câncer da pele, apresenta maior intensidade, por isso, todos os cuidados devem ser tomados para evitar a ação danosa do sol.
Seguindo as orientações abaixo, você poderá aproveitar o melhor do sol protegendo sua pele:
1. Evite exposições prolongadas e repetidas ao sol. Queimaduras solares acumuladas durante a vida predispõem ao câncer da pele.
2. Evite se expor ao sol nos horários próximos ao meio-dia. O horário entre 10 e 16 horas tem grande incidência de raios ultra-violeta B, principais responsáveis pelo surgimento do câncer da pele. Procure a sombra neste período.
3. O bronzeamento ocorre gradativamente, após os primeiros dias de exposição. A pele leva 48 a 72 horas para produzir e liberar a melanina, pigmento que dá cor à pele. Portanto, não adianta querer se bronzear em um só dia. Ficar muito no sol não vai acelerar este processo. Você só vai se queimar e as queimaduras promovem danos irreversíveis para a pele.
4. Use sempre barracas de praia, bonés, viseiras ou chapéus. Cerca de 70% dos cânceres da pele ocorrem na face, proteja-a sempre. Não se esqueça de proteger os lábios e as orelhas. As barracas devem ser grossas, para bloquear bem a passagem do sol.
5. Aplique generosamente o filtro solar, 20 a 30 minutos antes de sair ao sol. Este é o tempo necessário para a estabilização do protetor solar na pele, de modo que sua ação ocorra com maior eficácia. Faça isso de preferência em casa, sem pressa. Lembre-se de reaplicar o filtro a cada 2 horas ou após mergulhar.
6. Use filtro solar com FPS 15 ou maior. FPS é a abreviação de Fator de Proteção Solar e significa que usando um filtro com fps=15 sua pele levará 15 vezes mais tempo para ficar vermelha do que sem proteção. Pessoas de pele muito clara ou que tenham sardas, devem usar filtros com FPS 25 ou maior para garantir uma melhor proteção.
7. Peles claras e pessoas ruivas exigem maiores cuidados, pois são mais propensas ao câncer da pele. Pessoas de pele muito clara raramente se bronzeiam, portanto não insista em querer se bronzear, você só vai se queimar e danificar sua pele.
8. Mormaço também queima. Não se engane. Mesmo nos dias nublados, até 80% da radiação ultravioleta pode atravessar as nuvens e chegar à Terra. Portanto, use filtros solares também nestes dias.
9. Filtro solar deve ser usado diariamente. Se você se expõe ao sol diariamente, mesmo que não seja na praia, use filtro solar nas áreas expostas para evitar o dano solar que se acumula durante os anos de vida.
10. A proteção das crianças é responsabilidade dos pais! Proteja as crianças e estimule os adolescentes a se protegerem. Este é um hábito que deve ser formado desde cedo. Cerca de 75% da exposição solar acumulada durante a vida ocorre até os 20 anos de idade, sendo muito importante a proteção solar nesta época da vida.
terça-feira, 11 de novembro de 2014
Membros fantasmas
Quando as pessoas que tenham sofrido amputação de um membro continuam a experimentar sensações como se ainda o tivessem, denomina-se a essa situação de membro fantasma.
Mas uma situação equivalente ao membro fantasma pode se manifestar também em pessoas não amputadas, mas com lesões no plexo braquial, tetraplegia, retirada da mama ou outros apêndices corporais.
A expressão foi criada em 1871, pelo médico americano Weir Mitchel, para descrever sintomas de soldados mutilados durante a guerra civil americana.
Não se conhece com precisão as causas do membro fantasma.
Ele ocorre em intensidades variáveis, em diferentes pessoas que tenham sofrido amputações e deixa de ocorrer em muitas delas.
Conclui-se apenas que a síndrome do membro fantasma é baseada em fatores fisiológicos e psíquicos indeterminados.
Há inúmeras controvérsias a respeito dos mecanismos neurofisiológicos que induzem ao fenômeno do membro fantasma.
Ele é um curioso evento neurológico que parece ter a ver com o Homúnculo e Penfield, uma espécie de mapa neural que o cérebro tem do corpo e que, nesse caso, desconhece a inexistência do membro.
As pessoas tanto podem experimentar sensações normais como outras anormais, inclusive dores intensas e “reais”.
Deve-se levar em conta que o cérebro é recheado de memórias persistentes, prévias à amputação e a pessoa pode até mesmo sonhar com o membro íntegro.
Isso, aliás, acontece não só nas amputações, mas também em todos os casos de mutilações ou paralisias.
“O membro sai do corpo, mas não sai do cérebro”, dizem os neurologistas.
O esquema corporal é muito fixo e histórico e depende muito mais de sensações endógenas que do espelho, por exemplo, ou da visão direta.
As impressões experimentadas pelo membro fantasma podem durar meses, anos ou mesmo a vida inteira.
Alguns pacientes sentem continuamente como se o membro estivesse lá e outros referem essa experiência apenas de vez em quando.
Um membro fantasma pode a princípio reproduzir as sensações de um membro normal ou pode assumir um caráter patológico, tornando-se intruso, ”paralisado”, deformado ou torturantemente doloroso.
Outros descrevem sensações de movimentos e sensações estranhas peculiares como “gelado”, “apertado”, “ardido”, etc.
Podem ocorrer reflexos como os de retirar o membro inexistente de situações “perigosas” ou mudar de posição.
O sintoma mais temido do membro fantasma é a dor crônica, por vezes intensa e que deve ser diferenciada da dor eventualmente existente no coto cirúrgico.
Algumas pesquisas apontam que a ocorrência do membro fantasma é mais comum nas amputações traumáticas que nas cirúrgicas, mas há também demonstrações em contrário.
Estudos recentes mostram que crianças nascidas sem pernas ou braços podem sofrer com sensações fantasmas originadas nas partes de seu corpo que jamais existiram.
Na medida em que não se conhece a causa real do fenômeno, não há nenhum tratamento específico para ele, embora muitas e várias técnicas têm sido empiricamente utilizadas, mas com resultados precários.
segunda-feira, 10 de novembro de 2014
Urgências
Se você tiver de atender uma vítima em situação de urgência/emergência, antes de tudo procure manter a calma; agindo calmamente você erra menos e aumenta a eficiência de suas ações. No entanto, agir com calma não significa agir lentamente, significa não transtornar-se emocionalmente. Note que a maior ameaça pode já ter passado. Agora trata-se de socorrer a vítima. Um socorro apressado e inadequado pode prejudicá-la ou até mesmo matá-la. Avalie os riscos para você e sua equipe, se for o caso. É importante que não haja novas vítimas.
Lembre-se: na situação, você é socorrista, não heroi. Saiba que segundo a declaração dos direitos das crianças, da Organização das Nações Unidas (ONU), as crianças devem ter prioridade de atendimento nas situações de urgência/emergência. Quem presta socorros de urgência/emergência à vítima de um evento grave deve seguir o método americano de cuidados conhecido por ABCD, que estabelece a ordem de prioridades em que a vítima deve ser assistida:
Airways (vias aéreas): verificar se as vias aéreas estão livres. Se não, procure desimpedi-las.
Breathing (respiração): verificar se a vítima está respirando. Se não, praticar respiração artificial, boca-a-boca ou através de meios mecânicos, se for possível.
Circulation (circulação sanguínea): verificar se há pulso e se o coração está batendo. Se não, proceder a massagens cardíacas.
Disabity (outras incapacidades): proceder a outras avaliações do paciente. Verificar se ele está lúcido e se tem suas funções sensoriais preservadas, se há hemorragias, etc.
Note, portanto, que o primeiro alvo de preocupação deve ser a respiração, depois a circulação e a seguir as atividades fisiológicas. Dedique-se unicamente à vítima; deixe que outras pessoas busquem socorro. Procure afastar os curiosos. Recrute alguém para auxiliá-lo, porque várias providências requerem mais de uma pessoa. Em caso de mais de uma vítima, dê prioridade às crianças e às pessoas que estejam mais graves. Retire dentadura, óculos, brincos, roupas, cintas apertadas e outros adereços da vítima, deixando-a o mais confortável possível. Lembre-se de que seu socorro ainda não é o tratamento que a vítima precisa e que você está apenas adotando algumas providências enquanto espera tratamento.
Se a vítima estiver inconsciente, depois de verificar os itens ABCD antes referidos, deite-a de lado e dobre o braço dela que esteja mais perto de você, de maneira que a mão fique próxima da cabeça. Então cruze o outro braço ao longo do peito de modo que as duas mãos da vítima possam ser seguras por uma de suas mãos. Usando sua outra mão puxe a perna mais distante da vítima para frente e dobre um pouco o joelho dela e puxe-a em sua direção. Distenda a cabeça dela ligeiramente para trás, esticando o pescoço. Esta posição permitirá que ela respire facilmente e evitará que engasgue ou aspire eventuais vômitos.
Toda vítima de uma situação de urgência/emergência deve a seguir ser encaminhada a um serviço médico, para avaliação. Em alguns casos, como nas fraturas por acidentes automobilísticos, por exemplo, a melhor assistência consiste em velar a vítima, sem fazer nada. Evite sacudi-la, chamar alto por ela, jogar água fria ou tomar qualquer outra medida mais ou menos agressiva. Evite também arrastar, carregar ou movimentar a vítima. Se ela houver sofrido lesões na coluna qualquer movimentação inadequada pode deixa-la paralítica ou mesmo matá-la. Outras vezes, é essencial que algumas manobras suas sejam vigorosas, embora devam sempre ser efetuadas com delicadeza. Em muitos casos o que não deve ser feito é mais importante do que o que se deve fazer. Você pode salvar vidas ou causar mortes. Nunca faça suposição de que a vitima morreu até que um médico declare isso, se for o caso.
O conjunto de todas as situações de urgência/emergência é inimaginável e inabarcável e assim também as providências que devem ser adotas para fazer-lhes frente. Contudo, há situações que demandam providências gerais como respiração boca-a-boca e reanimação cardíaca.
Respiração boca-a-boca:
•Deite a vítima sobre uma superfície rígida, com a cabeça ligeiramente voltada para trás, de forma que o pescoço fique esticado. Isso facilita a aeração.
•Abaixe a língua da vítima e certifique-se de que as vias respiratórias dela estejam desobstruídas. Caso contrário, procure desobstrui-las.
•Feche completamente o nariz da vítima, pressionando-o com o polegar e o indicador, em forma de pinça.
•Encha seus pulmões de ar, fazendo uma vigorosa inspiração.
•Aplique firmemente seus lábios sobre a boca da vítima e sopre o ar que você inalou para dentro da boca dela.
•Repita esse ato com uma frequência de cerca de quinze vezes por minuto.
•Faça isso até que a vítima volte a respirar ou que chegue o socorro.
Reanimação cardíaca:
•Coloque a vítima sobre uma superfície rígida, com as pernas levantadas (sobre uma cadeira, por exemplo).
•Coloque uma das mãos sobre o peito da vítima, mais ou menos sobre o coração.
•Coloque a outra mão sobre a primeira, entrelaçando os dedos.
•Alternativamente, pressione com força e alivie a pressão, fazendo o osso esterno rebaixar-se por quatro ou cinco centímetros, repetindo esse ato cerca de oitenta vezes por minuto, até que o coração volte a bater ou até que chegue o socorro.
•Em casos que a vítima também não esteja respirando, alterne quinze compressões com duas respirações boca-a-boca.
sábado, 8 de novembro de 2014
Epicondilite
O epicôndilo medial do úmero (osso principal do braço) é uma protuberância localizada na extremidade distal desse osso, onde se originam os músculos palmares e onde se insere o ligamento ulnar da articulação do cotovelo.
A epicondilite é uma inflamação na região do epicôndilo do cotovelo.
É uma afecção dos tendões que partem do cotovelo e que afeta sobretudo os músculos extensores do punho e dos dedos, também conhecida como cotovelo de tenista em virtude da frequência com que ela atinge esses desportistas, sendo desencadeada pelos esforços musculares que esse esporte exige. É também chamada de epicondilite lateral porque afeta a parte lateral do braço.
Esse tipo de lesão costuma ocorrer em pessoas que jogam muito tênis ou praticam outros esportes que utilizam raquete, mas pode também ser causada por qualquer torção repetitiva do pulso como, por exemplo, utilizar reiteradamente uma chave de fenda.
Também pintores, encanadores, trabalhadores da construção civil, cozinheiros, açougueiros e aqueles que fazem uso constante do computador têm a possibilidade de desenvolver epicondilite.
É comum também que a epicondilite apareça em dentistas, em virtude do esforço repetitivo do seu dia-a-dia.
O uso excessivo, repetitivo ou incomum dos músculos extensores do punho e/ou pronadores do antebraço ocasiona fendas nos tendões desses músculos e, com o tempo, isso gera irritação e dor no local onde o tendão se une ao osso.
Geralmente a epicondilite começa por uma sensação dolorosa localizada do lado externo do cotovelo e que se estende pelo terço proximal externo do antebraço.
Se o esforço repetitivo for continuado, a área torna-se dolorosa ao toque e a dor pode irradiar até o punho.
Levantar mesmo um pequeno peso com o antebraço estendido torna-se muito doloroso e gestos de rotação do braço, como os usados para abrir a maçaneta de uma porta, por exemplo, tornam-se impossíveis.
O tratamento da epicondilite varia de um caso para outro, mas geralmente é conservador. A medida mais importante é evitar o esforço repetitivo ou a sobrecarga local que causou o problema.
Deve-se usar em conjunto fisioterapia local e medicamentos anti-inflamatórios.
A colocação de gelo no local, na fase aguda, pode diminuir a inflamação e a dor; na fase crônica o calor seco local é o mais indicado.
O uso de uma cotoveleira que envolva a parte superior do antebraço tira um pouco da pressão dos músculos comprometidos e alivia a dor.
Com esse mesmo objetivo o médico pode injetar cortisona e um medicamento anestésico na área de ligação dos tendões ao osso.
A cirurgia só deve ser usada como último recurso, se não houver remissão com o tratamento clínico.
Para prevenir a incidência ou recorrência da epicondilite faça alguma modificação na rotina de suas atividades, use equipamentos mais adequados e diminua a frequência de suas atividades se elas forem excessivas.
O uso de uma cotoveleira que envolva a parte superior do antebraço tira um pouco da pressão dos músculos comprometidos e diminui as chances da epicondilite.
Embora a recuperação da epicondilite possa levar meses ou mesmo anos, ela pode acontecer sem cirurgia, mas a maioria das pessoas que se submete à cirurgia volta a ter pleno uso de seu cotovelo.
sexta-feira, 7 de novembro de 2014
Sashimis
Ótimo!
Então, vamos ver o que cada um dos mais comuns têm de nutritivo!
Eles são nutricionalmente muito bons!
Vamos falar do sashimi de salmão e o de atum.
Quantidade de proteínas:
Salmão = 20 g
Atum = 23 g
Quantidade de gordura saturada
Salmão = 0,5 g
Atum = 1,2 g => surpresa!
Calorias
Salmão = 116
Atum = 144
Vitamina B12
Salmão = 3 mcg
Atum = 9,4 mcg
Finalmente Ferro
Salmão = 0,7 mg
Atum = 1 mg
Agora, quando você for em seu restaurante japonês favorito, fará sua escolha sabendo um pouco mais sobre os nutrientes desses sashimis tão saborosos e nutritivos!
quinta-feira, 6 de novembro de 2014
Colecistectomia - retirada cirúrgica da vesícula biliar
A colecistectomia é a intervenção cirúrgica na qual se retira a vesícula biliar responsável pelo armazenamento da bile, quando esta adoecer.
A vesícula tanto pode ser removida por via laparoscópica como pela técnica aberta, que é a mais antiga forma de colecistectomia.
Na maioria das vezes, a colecistectomia torna-se necessária pela formação de cálculos no interior da vesícula.
Esses cálculos podem obstruir os canais de drenagem da bile provocando crises dolorosas muito intensas.
A cirurgia de extirpação da vesícula biliar geralmente é indicada se o paciente tem cálculos biliares que ocasionem crises dolorosas ou se a vesícula biliar não está funcionando normalmente, o que pode gerar alguns ou todos os seguintes sintomas: indigestão, infecções na vesícula (colecistites), náuseas e vômitos, dor depois de comer, especialmente alimentos gordurosos.
Hoje em dia, a forma mais comum de extrair a vesícula biliar é pelo método da laparoscopia, mas nos casos em que esse método não se aplique, a juízo médico, terá de ser feita una extirpação da vesícula por cirurgia aberta.
Como preparo para a cirurgia, deverão ser feitos os exames pré-operatórios de rotina: exames de sangue, radiografias de tórax, eletrocardiograma e ecografia da vesícula biliar, etc.
O médico deve ser informado sobre quais remédios o paciente está tomando e decidir se é ou não necessário interrompê-los.
Nos dias que antecedem a cirurgia, o paciente deve procurar manter os intestinos esvaziados, seja observando uma dieta mais leve, seja tomando pequenas doses de laxativos.
A paciente mulher deve informar se está ou tem a possibilidade de estar grávida. Deve ser observado um jejum absoluto de pelo menos oito horas.
A colecistectomia aberta se realiza enquanto o paciente está sob anestesia geral.
Ela consiste em extirpar a vesícula biliar através de um corte cirúrgico feito no quadrante superior direito do abdômen do paciente, logo abaixo das costelas.
Depois de fazer uma incisão de cinco a sete polegadas o cirurgião cortará o ducto biliar e os vasos sanguíneos que levam irrigação à vesícula biliar. Em seguida, mediante excisão, isola a vesícula biliar das estruturas circunvizinhas e então a remove.
Durante a cirurgia, o médico pode tomar uma radiografia especial, chamada colangiografia, injetando dentro do canal biliar uma substância contrastada colorida, que lhe ajuda a obter um mapa da área da vesícula e, eventualmente, a encontrar outros cálculos que estejam fora dela.
Uma cirurgia desse tipo dura em torno de uma hora.
A maioria dos pacientes tem um prognóstico muito bom e se recuperam muito rapidamente.
Muitos estudos têm demonstrado que a taxa de complicações da cirurgia laparoscópica de vesícula é comparável à taxa de complicações da cirurgia tradicional, quando realizada por um cirurgião treinado.
Além dos riscos gerais envolvidos em qualquer cirurgia, que hoje em dia são poucos, os riscos específicos da colecistectomia aberta são pequenos e raros e se resumem a lesões do colédoco, lesões do intestino delgado ou intestino grosso e pancreatite.
Atualmente a extração da vesícula biliar quase sempre é feita laparoscopicamente.
Este procedimento tem sobre a colecistectomia aberta a vantagem de exigir menores incisões e cicatrizes mais discretas, menos dor no pós-operatório e uma recuperação mais rápida.
O preparo para a colecistectomia laparoscópica não difere em muito daquele adotado para a colecistectomia aberta: deverão ser feitos os exames pré-operatórios de rotina, o médico deve ser informado sobre que remédios o paciente está tomando e decidir se é ou não necessário interrompê-los.
Nos dias que antecedem a cirurgia, o paciente deve procurar manter os intestinos esvaziados.
Um enema pode ser tomado no mesmo dia ou no dia anterior à cirurgia, se julgado necessário. A paciente mulher deve informar se está ou tem a possibilidade de estar grávida.
Deve ser observado um jejum absoluto de pelo menos oito horas.
A colecistectomia laparoscópica deve ser realizada sob anestesia geral. O cirurgião então introduz, por uma das pequenas aberturas feitas na parede abdominal, um tubo delgado, o laparoscópio, conectado a uma câmara especial que lhe dá uma imagem aumentada dos órgãos internos do paciente, projetada numa tela de televisão. Outras cânulas contendo material cirúrgico são inseridas para permitir ao cirurgião separar delicadamente a vesícula das estruturas que a cercam e extraí-la através de uma das aberturas. Se o cirurgião encontra cálculos no colédoco, pode extraí-los usando um endoscópio especial, nessa ou numa futura cirurgia.
Depois que o cirurgião extrai a vesícula, as pequenas incisões são fechadas com um ponto ou dois ou com uma cinta cirúrgica.
Após a colecistectomia laparoscópica, a maioria dos pacientes pode regressar à sua casa no dia seguinte.
Alguns pacientes inclusive podem retornar já no mesmo dia.
No procedimento tradicional aberto, o paciente deve permanecer no hospital de três a cinco dias depois da cirurgia.
quarta-feira, 5 de novembro de 2014
Artroplastia de joelho
Artroplastia do joelho é uma cirurgia que substitui uma articulação doente ou danificada do joelho por uma prótese composta de metais e plásticos, capazes de devolver sem dor as atividades de vida diária que haviam sido comprometidas.
A artroplastia do joelho está indicada sempre que o joelho esteja muito danificado a ponto de não poder mais executar suas funções ou de ocasionar dor intensa para a qual não haja chance de melhora com outros tratamentos.
A maioria dos pacientes que precisa de tais operações por desgaste está acima dos 65 anos de idade, mas ela pode também ser feita em pessoas com menos idade em razão de osteodistrofia, artrite reumatoide, desordem articular causada pela hemofilia, gota, tumores ósseos, etc.
Antes da artroplastia do joelho e para o seu correto planejamento devem ser realizados exames de imagem como radiografias, ressonância magnética e, se possível, uma artroscopia da articulação do joelho.
Há vários tipos de próteses e a escolha da prótese mais adequada ao caso e da modalidade da cirurgia é baseada nos resultados destes exames.
Como poderão ser necessárias transfusões de sangue durante a cirurgia, poderá ser colhido um pouco de sangue do próprio paciente, evitando-se eventuais problemas com a transfusão de sangue heterólogo (de outra pessoa).
Em caso de infecção, a artroplastia não deve ser executada.
A cirurgia de substituição da articulação do joelho pode ser executada sob anestesia regional, geralmente epidural, que torna o paciente insensível da cintura para baixo. A cirurgia em si consiste em recapear com próteses as partes dos ossos que estejam se tocando, em virtude do desgaste da cartilagem natural que esteja danificada.
A cirurgia dura cerca de duas a três horas, dependendo de circunstâncias individuais e o paciente deverá permanecer no hospital por três ou quatro dias após a operação.
Depois da cirurgia, os pacientes são incentivados a ficar de pé já no primeiro dia e a andar no segundo dia.
Dentro de seis semanas, a maioria dos pacientes consegue andar sem o auxílio de uma bengala e com mais uma ou duas semanas poderão dirigir um carro.
O ortopedista escolherá entre os vários modelos de prótese levando em conta as características das lesões no joelho, a idade, o tipo de atividade exercida pelo paciente e o peso corporal do indivíduo.
Uma fisioterapia deve ser iniciada antes da cirurgia e é indispensável que tenha seguimento após a realização do procedimento. O resultado da cirurgia depende em muito da preparação prévia a ela.
Após a cirurgia, o joelho deverá ficar imobilizado com curativo compressivo, mantendo um dreno.
Procure não deitar sobre o lado operado.
A prótese que substitui a articulação dura, em média, de quinze a vinte anos.
A pessoa que tenha feito uma artroplastia deve:
•Evitar levantar objetos muito pesados.
•Evitar subir escadas excessivamente.
•Manter-se no peso corporal adequado.
•Manter um estilo de vida saudável e moderadamente ativo.
•Evitar esportes de impacto sobre o joelho, como corrida, esqui, vôlei e outros.
•Evitar qualquer tipo de atividade física que envolva movimentos rápidos, principalmente de torção do joelho.
•Não empurrar objetos pesados.
•Evitar ajoelhar.
•Evitar sentar-se em locais ou cadeiras baixas.
É de se esperar que depois da artroplastia do joelho haja uma melhora da dor e uma importante recuperação dos movimentos prejudicados, permitindo sentar, andar, subir e descer escadas com mais facilidade.
Entretanto, haverá certas restrições. Devem ser evitados esportes de contato ou atividades que forcem excessivamente o joelho.
Como em muitas articulações mecânicas, os componentes protéticos tendem a se desgastar, à medida que se atritam uns contra os outros durante o movimento.
Embora a prótese possa ser substituída no caso de desgaste, um segundo implante raramente é tão eficiente quanto o primeiro.
As complicações mais comuns da artroplastia do joelho incluem infecção, sangramento, dor, tromboembolismo, danos aos nervos e vasos sanguíneos, fraturas, etc.
terça-feira, 4 de novembro de 2014
Nasofibroscopia
Nasofibroscopia é um exame endoscópico que avalia da cavidade nasal até a laringe, um pouco abaixo das cordas vocais, feito através de um aparelho chamado nasofibroscópio.
É um exame que permite ver a mucosa e as estruturas dessa região.
O nasofibroscópio é um aparelho constituído por um tubo rígido ou flexível pelo qual passa uma fibra ótica que leva em sua extremidade uma câmera capaz de visualizar o interior do nariz e transmitir as imagens a um monitor de televisão, as quais podem ser gravadas.
A nasofibroscopia flexível é um exame realizado pela introdução de uma fibra ótica flexível extremamente fina (de 2,2mm a 3,6mm de diâmetro), de superfície lisa e não aderente, em cada uma das fossas nasais separadamente para visualização das estruturas supracitadas.
Uma vez utilizado, o nasofibroscópio deve ser reprocessado por meio de uma limpeza adequada com detergente neutro líquido, com ou sem enzimas, seguido da aplicação de álcool a 70%.
A nasofibroscopia é um exame destinado a captar alterações na cavidade nasal, tais como, desvio do septo nasal, hipertrofia de cornetos inferiores, hipertrofia de adenoide, sinusite, tumores nasais, etc.
Ela também percorre a rinofaringe, orofaringe, hipofaringe e laringe, principalmente quando realizada com tubo flexível, o que pode auxiliar muito o profissional da saúde a estabelecer um correto diagnóstico e tratamento de uma infinidade de doenças das vias aéreas superiores, como roncos, apneia do sono, rinites, sinusites, lesões/tumores de nariz e garganta, distúrbios do olfato e paladar, sangramentos nasais, cefaleias recorrentes, rouquidão, tosse, corpos estranhos nas vias aéreas superiores, dentre outros.
A nasofibroscopia pode ser realizada em adultos ou em crianças de qualquer idade, sem exigência de nenhum preparo anterior. Trata-se de um exame indolor, ocorrendo apenas um ligeiro desconforto referido como “pressão dentro do nariz”.
Pode ocorrer, embora raramente, náuseas ou vômitos.
Para minimizar esse inconveniente, recomenda-se um jejum de duas horas precedendo o exame, o que deve ser feito em todas as idades.
O exame é feito com anestésico local ou, em pacientes muito ansiosos, com uma ligeira indução hipnótica por medicamento oral ou injetável.
O exame é realizado em cerca de quinze minutos.
segunda-feira, 3 de novembro de 2014
Neuropatia diabética
Com a evolução da diabetes mellitus podem ocorrer, ao longo da vida, o aparecimento de disfunções dos nervos periféricos, que se manifestam mais frequentemente em pessoas idosas.
A esses danos chama-se neuropatia diabética. Esses danos se desenvolverão em cerca de metade dos indivíduos com diabetes mellitus e, na maioria das vezes, os sintomas aparecerão de dez a vinte anos após o diabetes ter sido diagnosticado.
Quanto maior a duração da doença e quanto maior as alterações dos níveis glicêmicos (glicemia), maior a chance da neuropatia se manifestar.
Se os níveis de açúcar no sangue (glicemia) dos diabéticos não forem bem controlados eles estarão mais propensos a desenvolver lesões nos nervos periféricos.
Essas lesões são causadas pela diminuição do fluxo sanguíneo para os nervos e pelos altos níveis glicêmicos no sangue.
O comprometimento dos nervos periféricos nos diabéticos se desenvolve ao longo de vários anos.
Ele ocorre em virtude dos níveis altos de açúcar no sangue e da diminuição do fluxo sanguíneo para os nervos, em decorrência do diabetes.
A neuropatia diabética incide mais na extremidade dos nervos mais longos, como nos das pernas e dos braços, mas também pode ocorrer no tórax, face e regiões genitais, afetando a sensibilidade, a sensação à pressão, à temperatura e à vibração, além de controlar os músculos e as glândulas do suor.
Os principais sinais e sintomas da neuropatia diabética são a falta de reflexo no tornozelo, a perda de sensibilidade nos pés, alterações na pele, queda na pressão sanguínea ao se levantar, formigamento ou queimação nos braços e pernas, perda da sensibilidade e dor intensa nos pés, pernas e braços.
Como consequência, é possível não notar quando se pisa em algo afiado, não notar uma bolha ou um pequeno corte na pele, não notar quando se toca em algo muito quente ou muito frio, etc.
Podem acontecer problemas sexuais, como secura vaginal e frigidez ou impotência.
É frequente haver problemas na bexiga e dificuldades para urinar ou sudorese excessiva, mesmo quando a temperatura ambiente está fria ou quando se está em repouso. Outros sintomas podem estar presentes, como hipotensão postural, tonteiras, disfunção de transpiração, mau funcionamento da mobilidade do estômago, etc.
Além dos sintomas e do exame físico, o médico pode valer-se de exames complementares que incluem eletromiograma (estudo da atividade elétrica nos músculos), testes da velocidade de condução nervosa e registro da velocidade na qual os sinais transitam pelos nervos.
Um diagnóstico diferencial deve ser estabelecido com outras neuropatias periféricas, como as relacionadas à AIDS, à ingestão continuada de vários tipos de medicações e ao abuso de álcool, por exemplo.
A neuropatia diabética pode ser tratada tentando-se manter os níveis sanguíneos de glicose dentro do normal o que, em alguns casos, pode ser conseguido pela adoção de uma dieta adequada e por exercícios físicos regulares.
Em outros casos, no entanto, os pacientes necessitam tomar medicações hipoglicemiantes.
Medicações sintomáticas podem ser utilizadas para tratar náuseas, vômitos, dores, diarreia, etc.
A neuropatia diabética pode ser evitada mantendo-se a taxa de açúcar no sangue em níveis os mais normais possíveis.
Embora as medicações possam minorar alguns sintomas, a doença geralmente apresenta uma piora contínua.
A neuropatia estabelecida pode progredir muito lentamente quando o diabetes é bem controlado, mas não sofre regressão.
A neuropatia diabética pode dar origem a úlceras nos pés e ocultar as dores de uma angina ou de um ataque cardíaco.
Muitas vezes, ela leva à amputação das pernas.
Mais ou menos metade dos casos de amputações das pernas é devida à neuropatia diabética.
sábado, 1 de novembro de 2014
Miocardiopatia
A miocardiopatia refere-se a alterações no músculo cardíaco que impedem uma parte ou a totalidade do coração de se contrair normalmente. Existem três tipos de miocardiopatia, com base nas alterações físicas que ocorrem no coração.
Miocardiopatia dilatada – Nesta forma de miocardiopatia, o músculo cardíaco lesado distende-se excessivamente, o coração aumenta de tamanho e perde a sua capacidade para bombear o sangue eficazmente, conduzindo, em última análise, a uma insuficiência cardíaca. As doenças cardíacas mais comuns que levam ao aparecimento de uma miocardiopatia dilatada são a doença coronária e a pressão arterial elevada prolongada e não tratada. O consumo excessivo de álcool durante períodos prolongados pode igualmente conduzir a esta patologia. Outras causas incluem a miocardite (inflamação do músculo cardíaco, que começa frequentemente como uma infecção viral ou surge depois de uma mulher dar à luz), as doenças da tiroideia não tratadas, doenças genéticas hereditárias e as doenças nas quais o músculo cardíaco é sobrecarregado com ferro ou com uma proteína denominada amilóide. Os tratamentos de radioterapia e de quimioterapia podem igualmente provocar esta situação.
Miocardiopatia hipertrófica – Nesta forma de miocardiopatia, a parede muscular do coração aumenta anormalmente de espessura e o músculo cardíaco não consegue relaxar normalmente durante a fase de enchimento. Em determinados tipos de miocardiopatia hipertrófica, o músculo pode tornar-se tão espessado que pode bloquear o fluxo de sangue para fora do coração.
Miocardiopatia restritiva – Nesta forma de miocardiopatia, as paredes musculares do coração tornam-se tão rígidas que o coração não consegue encher apropriadamente.
Sintomas
Os sintomas de miocardiopatia variam, dependendo das alterações físicas que esta doença causa no coração:
Miocardiopatia dilatada – Os sintomas podem incluir falta de ar (especialmente durante o esforço), fadiga, dificuldade em respirar em posição deitada (especialmente de noite durante o sono), edemas nas pernas, palpitações e dor no peito.
Miocardiopatia hipertrófica – Os sintomas, quando ocorrem, são geralmente os mesmos da miocardiopatia dilatada. Na miocardiopatia hipertrófica idiopática sem obstrução, o primeiro sintoma pode ser um desmaio ou mesmo a morte súbita. Esta doença pode igualmente causar dor no peito, geralmente durante o exercício.
Miocardiopatia restritiva – Os sintomas predominantes estão relacionados com o edema, verificando-se uma acumulação de líquidos nas pernas e no abdómen (chamada ascite). Esta situação causa igualmente falta de ar, especialmente durante o esforço.
Diagnóstico
O médico irá rever a sua história clínica e irá fazer-lhe perguntas sobre a sua história familiar de doenças cardíacas e sobre familiares cuja morte tenha sido súbita ou inexplicada, bem como sobre as circunstâncias específicas que desencadeiam os sintomas relacionados com o coração.
O médico irá examiná-lo, prestando especial atenção ao coração, e provavelmente pedirá um electrocardiograma (ECG), uma radiografia do tórax, análises de sangue e um ecocardiograma. Podem ainda ser necessários outros exames, incluindo um cateterismo cardíaco, exames com radionuclidos ou uma biópsia endomiocárdica, na qual é obtida uma amostra de músculo cardíaco para ser examinada num laboratório.
Duração esperada
A miocardiopatia dilatada pode por vezes ser revertida quando é causada por um consumo excessivo de álcool, uma deficiente circulação cardíaca passível de ser tratada (com uma angioplastia ou uma cirurgia de pontagem coronária – bypass) ou uma miocardite. A maior parte dos casos de miocardiopatia hipertrófica e restritiva são persistentes e podem agravar-se ao longo do tempo.
Prevenção
A melhor forma de prevenir a miocardiopatia consiste em prevenir as doenças que mais frequentemente causam este problema. Conheça os seus factores de risco para doença coronária e modifique-os numa fase precoce da vida.
Mantenha a pressão arterial normal através da ingestão de uma dieta rica em vegetais e fruta e tomando os medicamentos regularmente, quando necessário. Não beba mais de duas bebidas alcoólicas por dia e não beba álcool se apresentar um risco elevado de miocardiopatia dilatada. Os familiares de pessoas com formas hereditárias de miocardiopatia devem ser avaliados pelos seus médicos.
Tratamento
O tratamento da miocardiopatia depende da causa. Eis alguns dos tratamentos mais frequentemente aconselhados:
Medicamentos que prolongam a vida nas pessoas com miocardiopatia dilatada – inibidores da enzima de conversão da angiotensina (IECAs), bloqueadores dos receptores da angiotensina, beta-bloqueantes, espironolactona
Medicamentos que melhoram os sintomas de insuficiência cardíaca na miocardiopatia dilatada, incluindo os diuréticos, os IECAs, os bloqueadores dos receptores da angiotensina e a digoxina
Medicamentos que ajudam a relaxar o músculo cardíaco na miocardiopatia hipertrófica, incluindo os beta-bloqueantes e o verapamil
Medicamentos antiarrítmicos para corrigir ritmos cardíacos anormais
Um pacemaker (marca-passo) ou um desfibrilhador implantável para prevenir as arritmias fatais
Nos doentes com uma miocardiopatia hipertrófica obstrutiva, o bloqueio do fluxo de saída de sangue do coração pode por vezes ser reduzido pela lesão intencional da parte do músculo cardíaco que se situa entre os dois ventrículos (câmaras de bombeamento inferiores). Esta lesão pode ser criada através de uma intervenção cirúrgica ou da administração de álcool no músculo cardíaco por meio de um cateter nas artérias do coração.
Pode ser necessário um transplante cardíaco nos doentes cuja má função cardíaca se tornou totalmente incapacitante ou potencialmente fatal.
Prognóstico
O prognóstico varia, dependendo da causa específica e da gravidade da miocardiopatia. A taxa de sobrevivência das pessoas com a maior parte dos tipos de miocardiopatia melhorou dramaticamente nos últimos 10 anos devido ao maior número de tratamentos disponíveis.
Assinar:
Postagens (Atom)
-
Pinguécula refere-se a uma elevação de coloração amarelada na junção da córnea com a esclera. Na verdade, a pinguécula é um tumor ocular be...
-
A gravidez foi fácil, o parto foi tranquilo. Era o primeiro bebê do casal, eles estavam empolgadíssimos. Porém, em dois meses, a alegria de ...
-
A dermatite ocre, ou dermatite de estase, é uma doença inflamatória de pele, caracterizada por múltiplas manchas marrom-amareladas, localiz...



.jpg)






















